Odair Leal / SesacreTransplante de fígado em hospital em Rio Branco, no Acre: órgão foi trazido de Campo Grande, Mato Grosso do SulOdair Leal / Sesacre
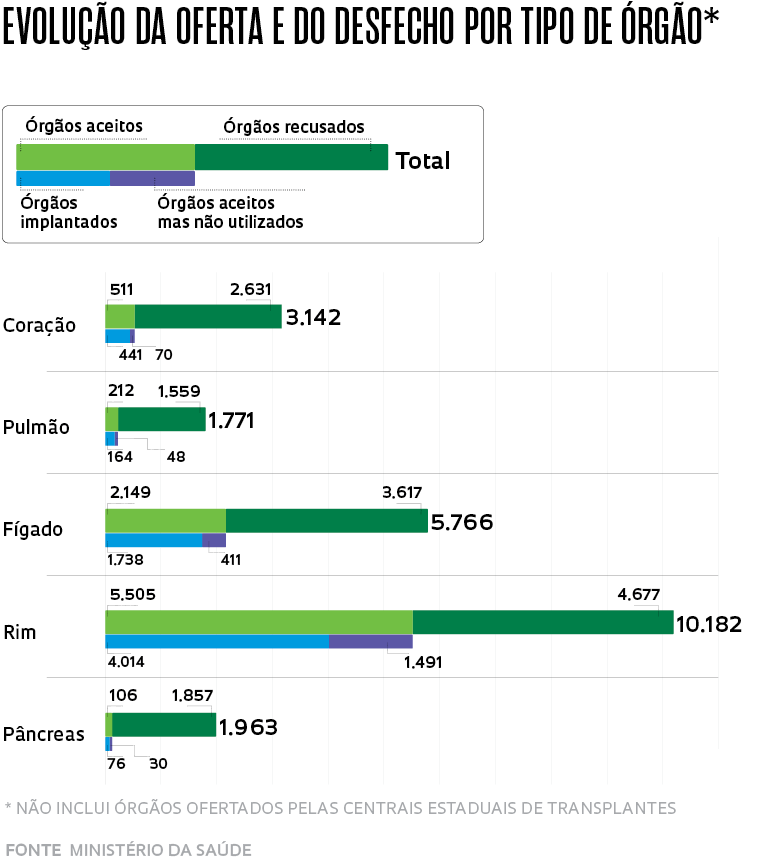
A maioria dos órgãos oferecidos para transplante no Brasil entre 2014 e 2021 não foi aproveitada, de acordo com levantamento feito por técnicos do Ministério da Saúde (MS) e pesquisadores da Fundação de Ensino e Pesquisa em Ciências da Saúde (Fepecs), em Brasília, com base em dados da Central Nacional de Transplantes (CNT) sobre a oferta de órgãos sólidos – coração, pulmão, fígado, rim e pâncreas – aos estados e as razões das recusas. Das 22.824 ofertas feitas pela CNT no período, 14.341 (63%) foram recusadas pelas equipes que fazem essas cirurgias. Os resultados foram publicados em abril em um artigo em formato preprint, ainda não revisado por pesquisadores independentes.
Mais da metade das recusas (59%) se deu em decorrência de condições clínicas dos doadores, seja porque tinham idade avançada, comorbidades ou algum tipo de infecção, entre outros problemas de saúde. Em 9% dos casos, o órgão tinha lesões ou alterações morfológicas que o impediam de ser usado. As recusas associadas a problemas logísticos responderam por apenas 6%, contrariando o senso comum, que costuma apontá-los como um dos principais entraves para a realização de transplantes que demandam o transporte de órgãos entre diferentes localidades.
Parte significativa das recusas (21%) se deu por motivos não especificados, “os quais serão analisados em mais detalhes”, diz a enfermeira Patrícia Freire dos Santos, técnica do Ministério da Saúde e autora principal do levantamento, que não avaliou a oferta de órgãos feita pelas centrais estaduais de transplantes e seus desfechos. Dados preliminares sugerem que eles envolvem problemas decorrentes de desigualdades na distribuição de serviços especializados nesse tipo de procedimento no país. “Alguns estados simplesmente não dispõem de centros de transplantes”, destaca Freire, que é ex-coordenadora da CTN.
Ela cita o exemplo do Amazonas, que não faz transplante de coração e, portanto, não possui lista de espera própria para esse órgão. “Os pacientes amazonenses diagnosticados com insuficiência cardíaca terminal são inscritos em listas de espera de estados que fazem esse procedimento”, ela esclarece.

O transplante de órgãos no Brasil hoje se dá por meio de uma lista única de espera, organizada a partir de listas estaduais, macrorregionais e nacional, além de outros mecanismos institucionais. Segundo a Portaria nº 2.600, de outubro de 2009, todo hospital com Unidade de Terapia Intensiva (UTI), referência em urgência e emergência ou que já realize algum tipo de transplante precisa ter uma comissão para identificar potenciais doadores.
Sempre que um novo órgão é identificado, a busca por um receptor compatível é feita primeiro na lista de seu estado de origem – ou seja, um rim de um doador de São Paulo será oferecido primeiro para pacientes do estado. As listas regionais são organizadas pelas Centrais Estaduais de Transplantes, que nem sempre encontram um receptor compatível. Em alguns casos, as próprias centrais recusam o órgão, por considerá-lo inadequado ou por outras questões, como falta de equipe para buscar o órgão ou de sala de cirurgia disponível, por exemplo. Nesse caso, ele é encaminhado à CNT, que o oferecerá a outros estados, segundo lista de espera nacional. “O critério usado pelas equipes locais pode variar”, explica o médico Bernardo Sabat, coordenador da Equipe Pernambucana de Captação de Órgãos Abdominais para Transplante, que não participou do levantamento. “Algumas aceitam determinados órgãos de pessoas com mais idade, por exemplo. Outras são mais rigorosas nesse sentido.”
Todo coração identificado para transplante no Amazonas, por exemplo, vai direto para a lista nacional, sendo logo ofertado para outros estados. “Ocorre que o tempo de isquemia do coração [período em que o órgão pode ficar sem irrigação sanguínea e manter suas atividades fora do corpo humano] é de apenas quatro horas, o que o impede de ser transportado para regiões distantes”, afirma Freire. É bem verdade que ele poderia ser oferecido a estados próximos, como Acre, Rondônia e Roraima, mas esses também não fazem o transplante do órgão. Por sua vez, as equipes de estados que realizam esse tipo de procedimento, concentradas majoritariamente no Sul e Sudeste, optam por recusar o órgão porque sabem que ele não chegará em boas condições. “Isso faz com que corações do Amazonas sejam muito pouco aproveitados no país.”
O problema se estende para outros órgãos, como pulmão, cujo transplante atualmente só é feito nos estados de São Paulo, Rio de Janeiro, Paraná, Rio Grande do Sul e Ceará. Com um tempo de isquemia de quatro a seis horas, o órgão é frequentemente recusado quando sua origem é de regiões mais distantes. Não por acaso, coração e pulmão estão entre os órgãos sólidos com maior taxa de recusa.