Enquanto se preparam para o aumento do número dos casos graves de Covid-19 no Brasil, governos, hospitais e médicos fazem o levantamento de onde estão e quantos são os ventiladores pulmonares, comumente chamados de respiradores, existentes no país. Os aparelhos são essenciais para os pacientes com Síndrome do Desconforto Respiratório Agudo, evolução severa da doença. De acordo com a Associação de Medicina Intensiva Brasileira (Amib), quase todos os pacientes admitidos em unidades de terapia intensiva (UTIs) com a forma grave de Covid-19 precisarão usar um ventilador mecânico.
A expectativa dos especialistas é de que a quantidade existente não será suficiente para atender a demanda e, por isso, buscam alternativas. Há poucos dias, o infectologista David Uip, coordenador do Centro de Contingência para o Coronavírus em São Paulo, disse que a quantidade de respiradores era a sua maior preocupação com relação às UTIs. Sua equipe discutia a possibilidade de um acordo com a China para a obtenção dessas máquinas.
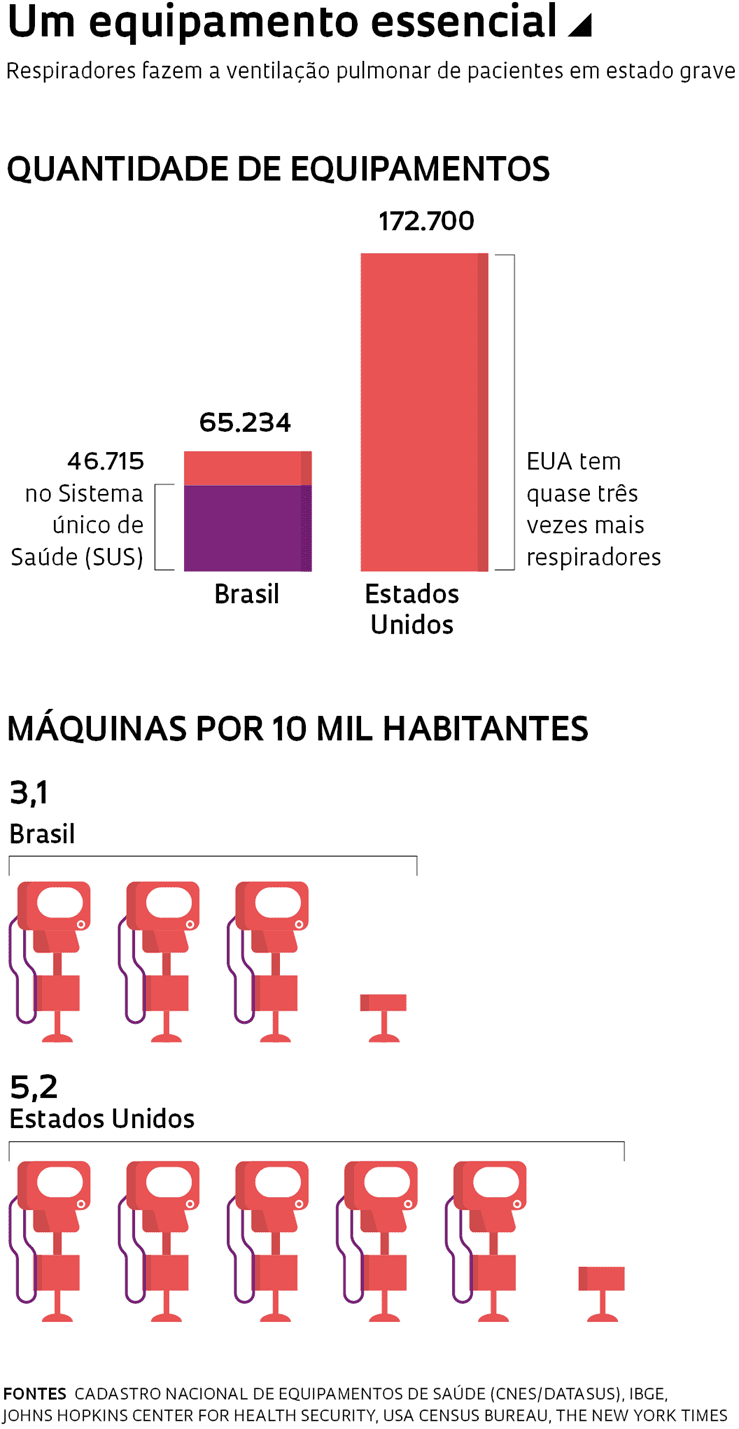
Há no país 65.234 respiradores, segundo dados do Cadastro Nacional de Estabelecimentos de Saúde (CNES), instituído pelo Ministério da Saúde, que relaciona os equipamentos de todos os estabelecimentos, públicos e privados, que prestam assistência à saúde no território nacional. Desse total, 46.715 pertencem aos hospitais da rede do Sistema Único de Saúde (SUS); o restante atende ao setor privado. O número inclui respiradores infantis e equipamentos em manutenção.
Estimativas apontam que o país precisará de cerca de 20 mil ventiladores pulmonares adicionais, sendo que no pico da pandemia serão necessários 2 mil novos respiradores por semana, segundo previsão do Ministério da Saúde. O governo anunciou no dia 8 de abril ter fechado um primeiro contrato de compra de 6,5 mil respiradores com a empresa paulista Magnamed. O negócio, no valor de R$ 322,5 milhões, prevê que cerca de 2 mil aparelhos serão entregues ainda em abril e os demais dentro de 90 dias. A Magnamed recebeu apoio do programa Pesquisa Inovativa em Pequenas Empresas (Pipe), da FAPESP, para desenvolver seus ventiladores pulmonares (ver Pesquisa FAPESP nº 259).
Para intensificar a produção de respiradores no país, a Associação Brasileira da Indústria de Máquinas e Equipamentos (Abimaq) informou que 100 de seus associados, que não fabricam o equipamento, vão adaptar a linha de produção para produzi-lo. Pesquisadores de várias regiões do país também estão se mobilizando para desenvolver e produzir ventiladores o mais rápido possível a um baixo custo.
O engenheiro eletricista e professor Jurandir Nadal, coordenador do Laboratório de Engenharia Pulmonar e Cardiovascular, do Programa de Engenharia Biomédica, do Instituto Alberto Luiz Coimbra de Pós-graduação e Pesquisa de Engenharia da Universidade Federal do Rio de Janeiro (Coppe-UFRJ), lançou um chamado no Facebook em busca de voluntários para o desenvolvimento de um ventilador mecânico de baixa complexidade e de custo menor que os atuais. A ideia é que ele possa ser construído em massa e em pouco tempo.
Na Escola Politécnica da Universidade de São Paulo (Poli-USP), um grupo de pesquisadores liderado pelo engenheiro Raul Gonzalez Lima também está empenhado em desenvolver um ventilador pulmonar mecânico de baixo custo. A intenção é que o equipamento possa vir a ser fabricado rapidamente por empresas autorizadas pela Agência Nacional de Vigilância Sanitária (Anvisa). O esforço é para que a maioria das peças venha a ser adquirida de fabricantes nacionais a fim de agilizar a produção e baixar o preço da máquina. A estimativa inicial é de que fique em torno de R$ 1 mil a unidade.
A FAPESP também lançou um edital, em parceria com a Financiadora de Estudos e Projetos (Finep), para apoiar propostas que contribuam para o combate da Covid-19 com inovações em várias frentes, entre elas a dos ventiladores pulmonares. A chamada do programa Pipe vai apoiar projetos de pesquisa em startups e em micro e pequenas empresas do estado de São Paulo.
No Rio Grande do Sul, uma equipe de um hospital na Região Metropolitana de Porto Alegre já testou uma técnica para atender de dois a quatro pacientes simultaneamente com apenas um aparelho. “É uma medida perto de ser extremista. Você tem que achar dois pacientes que tenham a respiração mais ou menos parecida ou padrão respiratório semelhante, para que os parâmetros do respirador fiquem regulados como se fossem para um só”, informou o médico Emmanuel Rath Bonazina, do Hospital Nossa Senhora das Graças, ao site G1 RS.
O compartilhamento de um respirador para dois pacientes já virou realidade em Nova York, epicentro da epidemia nos Estados Unidos, e na Itália, onde os médicos tentam salvar vidas mesmo não tendo o número suficiente de máquinas. A agência FDA, órgão regulador de alimentos e medicamentos nos Estados Unidos, também aprovou uso emergencial de um dispositivo chamado VESper, que adapta a utilização de um ventilador para quatro pacientes.
Especialistas, no entanto, preocupam-se com os desafios de adotar um mesmo aparelho para duas pessoas com capacidades pulmonares diferentes e necessidades individuais. Além da dificuldade de se monitorar o impacto da ventilação em cada um dos pacientes, outro problema pode ser a contaminação cruzada de patógenos.

Poucos fabricantes
No Brasil, os fabricantes de ventiladores pulmonares são em número reduzido. A Associação Brasileira da Indústria de Artigos e Equipamentos Médicos, Odontológicos, Hospitalares e de Laboratórios (Abimo) lista apenas três empresas: KTK e Magnamed, ambas paulistas, e Leistung do Brasil, de Santa Catarina. Além dessas, a reportagem de Pesquisa FAPESP contatou ainda a CMOS Drake, de Nova Lima, Minas Gerais. Trabalhando a plena carga, algumas em três turnos, nenhuma delas se dispôs a prestar informações sobre o incremento na fabricação. Especialistas consultados pela reportagem informaram que os números de produção são normalmente confidenciais.
Segundo Paulo Henrique Fraccaro, superintendente da Abimo, as empresas brasileiras eram responsáveis, até o início da pandemia, por atender de 50% a 60% da demanda por ventiladores pulmonares. O restante era importado de multinacionais e distribuidoras como GE, Philips, Drager, Maquet, Hamilton, Resmed, Mindray e Medtronic. Com a alta demanda global, o custo de fabricação dos equipamentos aumentou significativamente e as máquinas importadas ficaram escassas e praticamente inacessíveis. “O preço do aparelho aumentou de US$ 8 mil para aproximadamente US$ 25 mil a US$ 30 mil”, afirma Fraccaro. “E, se alguma entidade de saúde aqui no Brasil quiser comprar um respirador, vai ter que procurar provavelmente no mercado internacional. Hoje não há disponibilidade de respiradores para venda no país.” Em meio à grande demanda – e também influenciado pela alta do dólar –, o preço dos componentes, alguns importados, aumentou.
Por causa da pandemia, está proibida no Brasil a exportação de ventiladores pulmonares. Toda a produção das fabricantes brasileiras de agora até os próximos seis meses está direcionada para o Ministério da Saúde. “Uma das fábricas inclusive ficou com um grande problema, pois um lote que já estava no local de embarque teve de voltar para a empresa por causa dessa determinação governamental”, conta Fraccaro.
Em seu site, a Leistung publicou ofício ministerial enviado à empresa no qual o governo requisita “a totalidade dos bens já produzidos e disponíveis para pronta entrega, bem como a totalidade dos bens cuja produção se encerre nos próximos 180 dias”.
Como a doença deve atingir as unidades da federação em momentos diferentes, o ministério prevê distribuir os equipamentos para os hospitais ligados ao Sistema Único de Saúde (SUS) conforme a necessidade de cada estado.
Como um automóvel
O engenheiro mecânico Marcelo Naoki Onodera, que trabalhou mais de 10 anos em pesquisa, desenvolvimento e fabricação de ventiladores pulmonares, disse que as máquinas atualmente disponíveis no mercado apresentam muitas funcionalidades e não são fáceis de reproduzir. “Hoje se trabalha com ventiladores microprocessados. Eles são quase tão sofisticados como um automóvel”, compara, em tom de brincadeira, citando os sensores, os alarmes e as válvulas presentes no equipamento, bem como as diversas funcionalidades. “Não é simples fabricar um ventilador pulmonar.”
De acordo com Onodera, componentes críticos ao aparelho, como a válvula pneumática que controla o fluxo de ar que vai para o paciente e sensores de pressão, de fluxo e de concentração de oxigênio, são geralmente importados. Grandes empresas, como a norte-americana Parker, fornecem a peça para fabricantes em todo o mundo. “Conversei com um engenheiro da Parker recentemente e ele disse que não tem estoque dessa válvula nem nos Estados Unidos”, afirma o engenheiro mecânico. “Esse é um gargalo da produção.”
Pelo que ele observou, os dispositivos que estão sendo feitos a toque de caixa agora no Brasil remetem ao que havia há cerca de 60 anos. “É um modelo bem conhecido, o respirador 600, criado pelo anestesiologista brasileiro Kentaro Takaoka na década de 1950”, disse. “Trata-se de um dispositivo mecânico ligado à rede de oxigênio do hospital; não tem eletrônica, funciona com um sistema de molas e ímãs.” Em situações normais, ele duvida que tais equipamentos conseguiriam registro na Anvisa. Na situação atual, no entanto, Onodera afirma que podem contribuir para salvar vidas.
O suporte ventilatório aos pacientes é classificado em dois grandes grupos: a ventilação invasiva e a não invasiva. Segundo a fisioterapeuta paulista Camila Cestaro de Almeida, nos casos de Covid-19 o que tem prevalecido é ventilação invasiva, na qual se introduz um tubo endotraqueal no paciente pela boca, indo até quase a parte da traqueia em que ela se ramifica para os dois pulmões.
Nesse caso, a equipe define uma estratégia ventilatória, explica Almeida, calculando parâmetros como frequência respiratória, volume de ar que vai ao pulmão e a PEEP, termo que significa pressão positiva ao final da expiração – em outras palavras, a pressão que mantém o pulmão aberto. “É preciso garantir que todos os parâmetros sejam ajustados corretamente para garantir uma boa troca gasosa.”
Almeida é coordenadora de treinamento da empresa paulista Timpel, fabricante de um tomógrafo por impedância elétrica que ajuda a fazer o monitoramento da ventilação mecânica. Ela liderou a equipe responsável pelo desenvolvimento do equipamento, um projeto que teve apoio do Pipe. A fisioterapeuta conta que a demanda pelo aparelho aumentou significativamente por causa da Covid-19.

Quantidade insuficiente
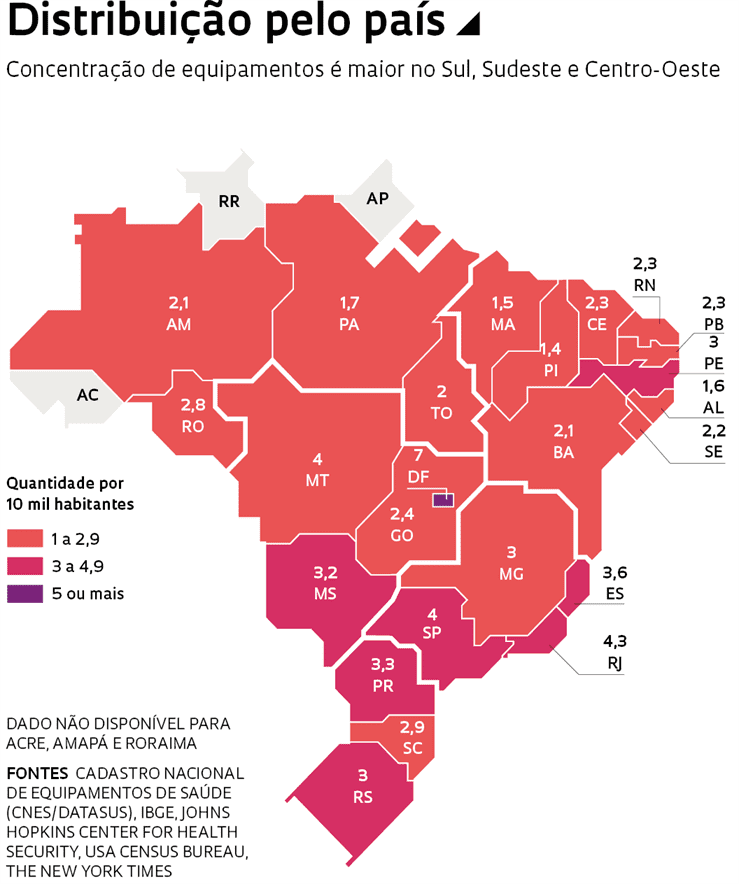
É possível ter uma ideia do que pode ocorrer ao sistema de saúde cruzando os dados do CNES – que dão um panorama da situação, embora possam estar desatualizados – com os números da população brasileira e seguindo o padrão de evolução da doença observado em outros países. Com 46,1 milhões de habitantes, São Paulo, o estado mais populoso do país e até agora com o maior número de casos de Covid-19, pode vir a ter 4,6 milhões de pessoas infectadas, estimando que 10% da população se infecte.
Se isso ocorrer, 80% dessas pessoas deverão passar incólumes, sem necessidade de internação, mas 20% – ou 923,7 mil indivíduos – deverão ser hospitalizadas. De acordo com estimativa da Amib, 15% dos pacientes internados irão para a UTI, onde é praticamente certo que precisarão de ventiladores artificiais para sobreviver. Ou seja, seriam necessários 138,5 mil aparelhos para cuidar de todos os pacientes, caso ficassem doentes ao mesmo tempo. No registro do CNES, no estado de São Paulo há 18.331 ventiladores.
Nem todos ficarão doentes no mesmo dia, ao mesmo tempo. Mas o período de uso desses aparelhos na UTI para o tratamento da Covid-19 tem sido maior do que o usual. As internações na UTI de um hospital público brasileiro, segundo dados da Amib, costumam durar cerca de seis dias. Nos pacientes com coronavírus, esse tempo chega a 21 dias. Por isso a urgência do esforço das autoridades para obter mais respiradores, por meio da fabricação local ou importação, no mais breve espaço de tempo.
Projeto
Aquisição de sinal com alta resolução e processamento paralelo para reconstrução de imagens em tomografia por impedância elétrica. (FAPESP – Pipe/Pappe Subvenção 2013) (nº 13/50775-9); Modalidade Programa Pesquisa Inovativa em Pequenas Empresas (Pipe); Pesquisador responsável Rafael Holzhacker (Timpel); Investimento R$ 245.475,00.