Em 30 de abril, um homem de 44 anos que morava em São João da Boa Vista, município a 210 quilômetros ao norte da capital paulista, morreu em consequência da febre amarela. Foi o segundo óbito provocado pela doença em 2023 no estado de São Paulo, onde havia três anos não se registravam casos humanos da enfermidade. Após a fase mais intensa do surto atual, o maior em décadas, que entre 2016 e 2020 deixou cerca de 2,3 mil pessoas doentes e matou mais de 600 nas regiões Sudeste, Centro-Oeste e Sul do país, a febre amarela arrefeceu. Sua ocorrência diminuiu muito, mas a circulação do vírus que a causa não cessou. Segundo dados da Organização Pan-americana da Saúde (Opas), de julho de 2022 a meados de março, houve 300 prováveis casos da doença no Brasil, dos quais três foram confirmados, com uma morte – a segunda morte em São Paulo ocorreu posteriormente. No mesmo período, centenas de macacos foram achados sem vida em matas próximas a regiões urbanas, suspeitos de estarem infectados com o vírus, que provoca lesões no fígado, nos rins e no coração, e mata até metade das pessoas que desenvolvem a forma grave da doença.
“É a primeira vez que um surto fora da Amazônia dura tanto. São quase sete anos de transmissão ativa, em alguns períodos com duas variedades do vírus circulando simultaneamente”, afirma a virologista Camila Zanluca, pesquisadora do Instituto Carlos Chagas, unidade da Fundação Oswaldo Cruz no Paraná (ICC/Fiocruz-PR). Zanluca e a virologista italiana Marta Giovanetti, da Fiocruz no Rio de Janeiro, são as autoras principais de um artigo publicado em setembro na revista Science Advances descrevendo a dinâmica de dispersão recente do vírus no Brasil. No trabalho, pesquisadores de 46 instituições no país e no exterior sequenciaram o genoma de 147 amostras do vírus obtidas de seres humanos, macacos e mosquitos infectados entre 2015 e 2022 e confrontaram com outros 296 genomas de exemplares do patógeno que circularam nas últimas décadas em países das Américas Central e do Sul – a febre amarela é endêmica em 13 países da região, além de outros 34 da África.
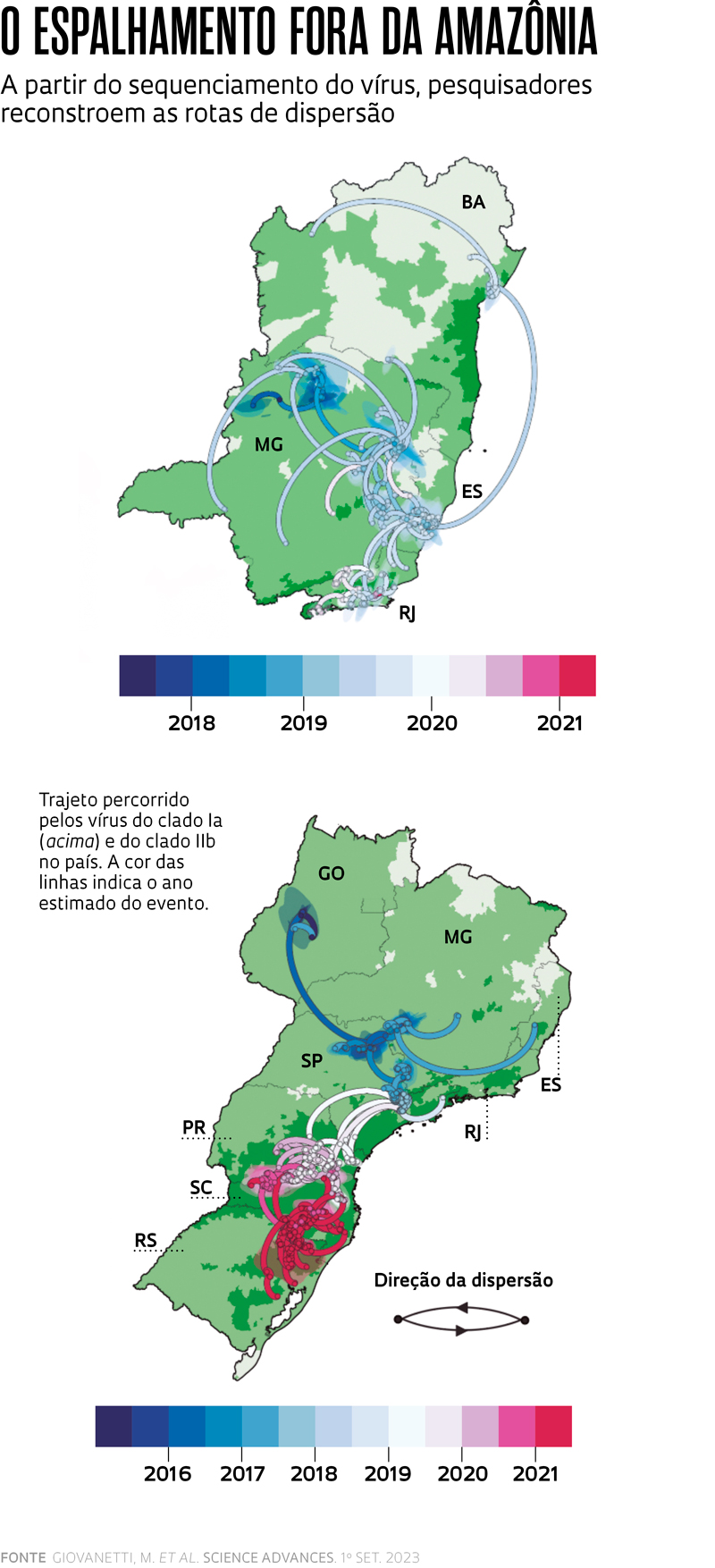
A análise de um número tão grande de genomas do vírus – a maior já feita com material brasileiro – revelou surpresas. A primeira é que, no surto atual, o agente da febre amarela chegou ao Centro-Sul do país dois a três anos antes do que se pensava, vindo de algum ponto na Amazônia. “Os dados atuais indicam que o vírus entrou no Sudeste entre o final de 2013 e o início de 2014”, conta o virologista Luiz Carlos Júnior Alcântara, pesquisador do Instituto René Rachou, em Minas Gerais, também da Fiocruz, e um dos coordenadores do estudo atual. Ele participou de um trabalho anterior, publicado em 2018 na revista Science, que havia calculado, a partir da análise de 62 genomas, que o vírus teria alcançado a região, mais especificamente o estado de Minas Gerais, apenas no final de 2016.
A segunda novidade do artigo da Science Advances é que nos últimos sete anos três variedades do vírus circularam no Centro-Sul do Brasil, duas delas concomitantemente em certos períodos. Definidas com o nome técnico de clados Ia, IIb e IIIc, todas integram o genótipo sul-americano I, o mais comum no país. Elas, no entanto, diferem entre si por alterações pontuais, em especial no gene que codifica uma enzima que auxilia a replicação do material genético do vírus no interior das células do hospedeiro (mosquito, macaco ou humano).
Ao combinar as características genéticas das amostras com o local em que foram coletadas, os pesquisadores conseguiram reconstruir ao menos parcialmente os caminhos trilhados por cada variedade do vírus. Vindos da região Norte, os integrantes do clado Ia entraram no Sudeste por Minas Gerais, perto do início de 2014, embora os primeiros casos em macacos e seres humanos só tenham sido detectados no fim de 2016. Dali, eles alcançaram o Espírito Santo e depois se espalharam para o Rio de Janeiro e a Bahia, no Nordeste, como já havia sido indicado em um artigo publicado em 2019 no Journal of Virology, também coordenado por Alcântara.