Hace 50 años, en abril de 1971, 19 habitantes de Vila Cruzeiro, una comunidad de bajos ingresos situada en el barrio de Penha, en la zona norte de la ciudad de Río de Janeiro, fueron los últimos infectados con viruela en Brasil. También monitoreados por la Organización Mundial de la Salud (OMS), Bangladés, en 1975, y Somalia, dos años después, protagonizaron los postreros registros de la enfermedad que en la década anterior ocasionaba una mortalidad cercana al 30 % entre las personas infectadas, tras los padecimientos causados por las ampollas que cubrían todo el cuerpo antes de abrirse y liberar un líquido amarillento lleno de pus.
Como en los años siguientes no se informó de ningún otro caso, en 1980 la OMS proclamó la erradicación de la viruela en el mundo. Esta enfermedad, causada por el virus Poxvirus variolae, que se transmite por contacto entre personas o a través de la ropa u objetos contaminados, asoló a la humanidad durante milenios. “La viruela no solo es la enfermedad para la cual se desarrolló la primera vacuna, incluso antes del desarrollo de la microbiología, sino también la primera que logró erradicarse mediante acciones de salud pública a escala mundial”, dice la epidemióloga Rita Barradas Barata, de la Facultad de Ciencias Médicas del Hospital Santa Casa de Misericordia de São Paulo.

L. Dale/World Health, Mayo de 1980
Las cicatrices dejaban marcas en el cuerpo de los que sobrevivían a la enfermedad, como la mujer de la fotografíaL. Dale/World Health, Mayo de 1980La campaña para la erradicación de la viruela en Brasil fue la única que alcanzó plenamente sus objetivos. La del paludismo, si bien no ha conseguido eliminar el problema, redujo el área de transmisión, que en la década de 1940 abarcaba la totalidad del país y, a partir de la década de 1970 quedó acotada a la región del norte brasileño, informa el médico epidemiólogo Eliseu Alves Waldman, de la Facultad de Salud Pública de la Universidad de São Paulo (FSP-USP). Según investigador, la fiebre amarilla fue objeto de la primera campaña de erradicación de una enfermedad en toda América, a principios de siglo, pero la identificación del ciclo silvestre de la enfermedad hizo que fuera inviable. Tras ello, otra campaña intentó eliminar al mosquito Aedes aegypti, transmisor de la fiebre amarilla y del dengue. Ambas experiencias “posibilitaron el desarrollo de estrategias de trabajo de campo que resultaron útiles para combatir la viruela”, dice Alves Waldman.
La perspectiva de erradicación de la viruela se basaba en las características del virus, de la enfermedad y de la posibilidad de emplear una vacuna con una eficacia del 95 %. El virus de la viruela es de ADN, genéticamente estable, de un tipo único (sin variantes) y exclusivo de los seres humanos. En cambio, el Sars-CoV-2, que causa el covid-19, es un virus de ARN, que sufre mutaciones y también vive en otros animales. “La infección variólica seguía una trayectoria bien definida”, dice Alves Waldman. “La aparición de lesiones en la piel –los exantemas– coincidía con el comienzo de la eliminación del virus, por lo tanto, el aislamiento constituía una medida efectiva, que reducía el riesgo de transmisión”. A diferencia de los que ocurre con el covid-19, no se transmitía entre personas asintomáticas.
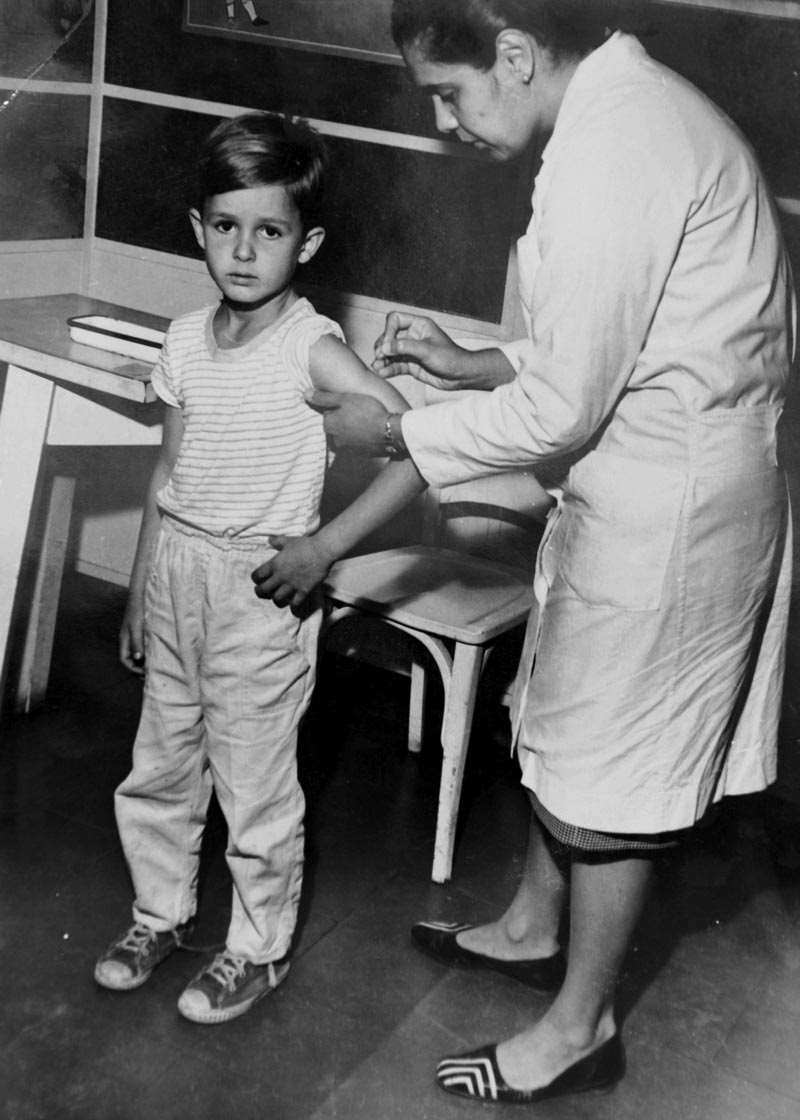
Con el apoyo de las directrices de la OMS, la campaña de erradicación de la viruela en Brasil incorporó conceptos y técnicas de trabajo en la salud pública que se han venido utilizando hasta los días actuales para contener brotes y epidemias de nuevas enfermedades. Una de las estrategias, la vacunación de bloqueo, que se aplica a los residentes en el vecindario de un caso confirmado o sospechoso, inmediatamente después del registro de un único caso, ayudó a contener la reaparición del sarampión durante los últimos 20 años y se utiliza en el plan de erradicación de la poliomielitis. El aislamiento de las personas enfermas, adoptado para contener la viruela, constituye una práctica antigua que ha sido útil para mitigar el contagio del nuevo coronavirus. Los que nacieron antes de 1971 quizá recuerden una innovación que introdujeron las campañas contra la viruela de aquella época: las pistolas que se utilizaban para vacunar con rapidez a miles de personas un mismo día y que se adoptaron también en la década de 1970 contra la meningitis.

Stan Foster/CDC
Bangladés, 1962: Un técnico inocula partículas virales en huevos para producir vacunasStan Foster/CDC“La experiencia adquirida con la erradicación de la viruela nos sirvió como base para implementar en 1973 el Programa Nacional de Inmunizaciones [PNI] y, en 1975, el Sistema Nacional de Vigilancia Epidemiológica [SNVE]”, dice Tania Maria Fernandes, historiadora de la Casa de Oswaldo Cruz de la Fundación Oswaldo Cruz (COC-Fiocruz) de Río de Janeiro y autora del libro Vacina antivariólica: Ciência, técnica e o poder dos homens, 1808-1920 [La vacuna antivariólica. La ciencia, la técnica y el poder humano − 1808-1920] (editorial Fiocruz, 2010). El PNI, que articula a los equipos federales, estaduales y municipales de salud, distribuye 19 vacunas contra enfermedades infecciosas de recién nacidos, niños y adultos. El SNVE, creado a partir de las unidades que se utilizaron para identificar los nuevos casos de viruela, centraliza la información al respecto de las enfermedades de notificación obligatoria y se lo ha utilizado para combatir enfermedades tales como la poliomielitis y ahora, el covid-19.
Colección del Museo de Salud Pública Emílio Ribas/Instituto Butantan
Para vacunar a más personas en menos tiempo, el método con aguja bifurcada tradicional…Colección del Museo de Salud Pública Emílio Ribas/Instituto ButantanRelatos antiguos
La viruela puede haber sido la causa de la muerte de un tercio de la población de Atenas, en la Antigua Grecia, hacia el año 430 a. C. La enfermedad, introducida aquí por los colonizadores europeos, fue una de las que contribuyeron para diezmar a los pueblos nativos de América del Sur en el siglo XVI. En Brasil, el primer brote del cual se tiene noticia se produjo en 1563, en la isla de Itaparica, frente a la ciudad de Salvador, estado de Bahía, en el cual murieron fundamentalmente indígenas.
En 1904, los casi 7 mil casos que se registraron en la ciudad de Río de Janeiro, que en ese entonces era la capital del país, impulsaron al médico Oswaldo Cruz (1872-1917) a proponer la ampliación de la vacunación, que ya era obligatoria; las protestas de la población, en un episodio que se conoció como la Revuelta de la Vacuna, culminó con un saldo de 945 personas arrestadas, 30 muertos, 110 heridos y 461 deportados hacia la región fronteriza del estado de Acre. En un libro publicado en 2009, Smallpox – The death of a disease (Viruela. La muerte de una enfermedad), el epidemiólogo estadounidense Donald Henderson (1928-2016), quien comandó la campaña de la OMS, estimó que la viruela habría causado la muerte de entre 300 y 500 millones de personas en todo el mundo a lo largo del siglo XX.
La inmunización contra esta enfermedad era una práctica antigua. Los antiguos chinos recogían las costras de las heridas de las personas con viruela, las pulverizaban y luego las soplaban sobre las fosas nasales de otras personas para que adquirieran inmunidad contra la dolencia. Hacia el final del siglo XVII, los médicos de Constantinopla extraían el líquido de las heridas de los enfermos y empapaban con el mismo una aguja, que utilizaban para practicar pequeñas incisiones en personas sanas.
El médico inglés Edward Jenner (1749-1823) fue quien difundió la vacunación en Europa, a partir de 1796. Jenner se percató de que las mujeres que ordeñaban las vacas no contraían la viruela si previamente habían adquirido el virus propio de esos animales, una versión más benigna que el que atacaba a los seres humanos, y al cual se asemejaba. Extrajo pus de la mano de una ordeñadora que había padecido la viruela bovina y se lo inoculó a un niño sano de 8 años. El chico contrajo la forma leve de la enfermedad, se curó y, casi dos meses después, Jenner le inoculó el líquido de la viruela humana. Como no se enfermó, dedujo que estaba inmunizado. Posteriormente repitió el experimento con otras personas, incluyendo a su propio hijo. Algunos años más tarde, otros médicos europeos adoptaron la misma técnica.
A comienzos del siglo XX ya se producía la vacuna a partir del virus Vaccinia, que causa la viruela bovina, en el Instituto Oswaldo Cruz de Río de Janeiro, en el Instituto Butantan de São Paulo y en laboratorios de otros estados brasileños. “La inmunidad que confería la vacuna era duradera e incluso podía durar toda la vida”, dice Barata. “La inoculación de la vacuna provocaba una infección local que dejaba una cicatriz indeleble, lo que les permitía a los servicios de salud saber quién había sido vacunado y quién no”.

Colección de la Casa de Oswaldo Cruz
…fue sustituido por la pistola presurizadaColección de la Casa de Oswaldo CruzEn Brasil, luego de más de medio siglo de intervenciones dispersas, en enero de 1962, el presidente João Goulart (1919-1976) creó la Campaña Nacional contra la Viruela (CNCV). La vacunación logró disminuir los 9.600 casos y 160 muertes de 1962 a 3.623 casos y 20 fallecidos en 1966, cuando se canceló la CNCV y se creó la Campaña de Erradicación de la Viruela (CEV), en respuesta a las presiones internacionales. “Incluso con un claro discurso internacional a favor de la eliminación de la viruela, el país inició la campaña de erradicación recién en 1966”, dice Fernandes.
El médico paulista Cláudio do Amaral Jr. (1934-2019), coordinador de la CEV entre 1970 y 1971, reforzó el monitoreo de los casos nuevos y la vacunación masiva, especialmente los sábados y domingos. “Las fiestas populares, peregrinaciones, reuniones religiosas, ferias, eventos artísticos populares, cuarteles, escuelas públicas, paradas de autobuses y grandes empresas fueron lugares que se utilizaron para la vacunación masiva”, comenta el politólogo e historiador de la salud Gilberto Hochman, de la COC-Fiocruz, en un artículo publicado en 2011 en la revista Ciência e Saúde Coletiva. “Los equipos debían estar preparados para prolongar la vacunación hasta la noche para dar cuenta de todos los que concurrían”.
El propio Do Amaral iba a las escuelas para conversar con docentes y alumnos. En cierta ocasión, en el municipio de Nova Iguaçu, estado de Río de Janeiro, se rodeó de niños de primer grado, les habló de la viruela y les mostró fotografías de personas con las ampollas en la piel ocasionadas por la infección por el virus. Luego les dijo a los niños que solo contraerían esa enfermedad si no se vacunaban, les mostró el inyector y les explicó que no era una pistola; y les preguntó quién quería vacunarse. “Todo quisieron”, relató en una entrevista que les concedió a Fernandes, Hochman y Daiana Chagas. Una vez finalizada la campaña en Brasil, Do Amaral trabajó durante cinco años en la India y otros cinco en Etiopía ayudando a combatir la viruela. “Lo más destacable de todo este esfuerzo fue poder llevar la vacuna a los lugares más remotos del globo, asegurando una cobertura muy alta, capaz de interrumpir completamente la circulación viral”, dice Barata.

Colección de la Casa de Oswaldo Cruz
Agentes sanitarios paraban camiones como este, en el estado de Maranhão, en 1969, para vacunar a sus pasajerosColección de la Casa de Oswaldo CruzLa viruela ha desaparecido. El virus que la causa se conserva en laboratorios de alta seguridad y solo se sigue vacunando al personal militar. Sin embargo, la finalización de la vacunación en todo el mundo, en 1980, creó dos problemas. Uno de ellos, señala Alves Waldman, fue la pérdida de la llamada inmunidad cruzada para otros miembros de la familia de los poxvirus, que también eran bloqueados y, sin la vacuna, podrían infectar a la gente con más facilidad. De enero a septiembre de 2020, en la República Democrática del Congo, por ejemplo, la OMS registró 4.594 casos sospechosos, con 171 muertes, causadas por monkeypox, un virus similar al de la viruela, que también causa lesiones en la piel, aunque con una letalidad menor. Los reservorios de este virus son los monos y los pequeños roedores. El otro problema es el temor a que algún grupo terrorista pueda obtener el virus de la viruela y utilizarlo como arma biológica, ya que actualmente la vacuna solo se les aplica a los militares. En Brasil, la población civil menor de 50 años no ha sido vacunada.
Republicar
