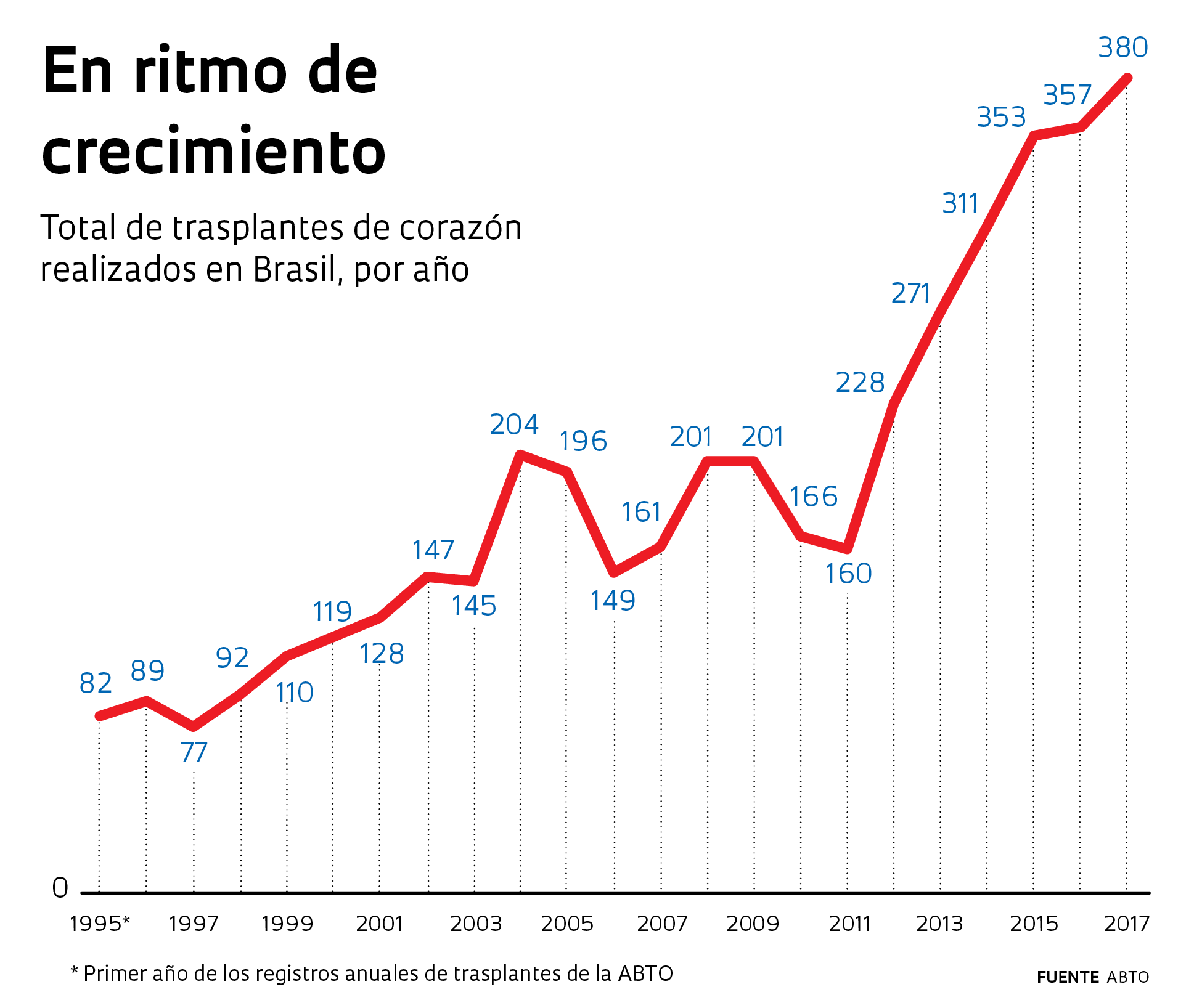
El 26 de mayo se cumplen 50 años desde que se realizó el primer trasplante de corazón en Brasil. Por falta de medicamentos que evitaran el rechazo del organismo al órgano, el primer paciente vivió tan sólo 28 días después de la operación, pero el conocimiento adquirido durante cinco décadas y el desarrollo de nuevas drogas permiten que, en la actualidad, la mitad de las personas trasplantadas tenga una sobrevida de al menos 10 años tras recibir un corazón mejor que el que tenían. La cifra anual de trasplantes ha crecido y llegó a 380 en 2017: es un récord, pero todavía se ubica lejos de los 1.600 necesarios para atender la demanda del país. Estados Unidos realizó 3.190 cirugías de este tipo en 2016, aunque tampoco dio cuenta de toda su demanda.
“Pocas intervenciones médicas rehabilitan tanto como el trasplante cardíaco”, afirma el cardiólogo Fernando Bacal, director del núcleo de trasplantes del Instituto del Corazón de la Facultad de Medicina de la Universidad de São Paulo (InCor-FM-USP), el centro más activo en esa área, con 69 de dichas cirugías realizadas en 2017. “Antes del trasplante, los pacientes sienten que les falta el aire incluso en reposo, tienen dificultades para ducharse y presentan una baja esperanza de vida. Después, pueden hasta hacer deportes.”
Al igual que hace 50 anos, el trasplante sigue recomendándosele a personas con insuficiencia cardíaca irreversible y resistente a cualquier tratamiento, “pero sólo cuando el organismo todavía está en condiciones de reaccionar”, resalta el cirujano Fábio Jatene, director del sector de cirugía cardiovascular del InCor. “Es importante mostrar que se trata de una forma eficiente de tratamiento, para que el número de donantes siga creciendo.”
Entre 1968 y 2016, se realizaron 3.984 trasplantes de corazón en Brasil, un total superado, durante el mismo período, por los de riñón (80.894) e hígado (21.451), de acuerdo con la Asociación Brasileña de Trasplantes de Órganos (ABTO). Actualmente, el trasplante es la quinta cirugía cardíaca más común, con un 1,6% del total de los 1.722 pacientes operados en 17 hospitales de 10 estados del país entre agosto de 2014 y diciembre de 2016, según un estudio de 2017 de la Revista Brasileira de Cirurgia Cardiovascular. En este relevamiento, la cirugía de revascularización del miocardio, más conocida como baipás vascular, aparece como la más frecuente, con el 48,8% del total, seguida de la cirugía de implantación de válvulas, con el 23,9%.
Todavía existen problemas. “Faltan donantes y centros médicos para realizar trasplantes en el país”, dice el cardiólogo Roberto Kalil Filho, director general del InCor. Solamente en cuatro estados –São Paulo, Minas Gerais, Pernambuco y Distrito Federal– hay centros médicos que realizan más de 30 cirugías de ese tipo al año.
Además de una compleja estructura logística, uno de los obstáculos para el aumento de la cantidad de donantes de órganos –no solo de corazón– es la alta tasa de negativa familiar, del 44% en 2015, según la ABTO. Una de las razones para ello puede ser la falta de preparación de los equipos médicos a la hora de explicar el concepto de muerte encefálica a las familias, tal como lo indica un estudio de 2015 de la Universidad Federal de São Paulo. Otras barreras serían las fallas en la identificación y la notificación de potenciales donantes, las contraindicaciones médicas y las dificultades de transporte entre hospitales.
Los tres primeros trasplantes, realizados en 1968 y 1969 en el Hospital de Clínicas (HC) de la FM-USP, favorecieron la formación y el reconocimiento de profesionales del área médica, de instituciones y de empresas. “El InCor es fruto de João Boiadeiro”, dice, a los 80 años, el cirujano cardíaco Domingo Marcolino Braile, en referencia al apodo de João Ferreira da Cunha, originario de Mato Grosso, el primer brasileño y la 17ª persona del mundo en cambiar de corazón, a los 23 años.

Divulgación HC-USP/ Reproducción Eduardo Cesar
Un equipo médico observa al paciente sometido al primer trasplante de corazón en Brasil, realizado en el Hospital de Clínicas de la USP en 1968Divulgación HC-USP/ Reproducción Eduardo CesarSu operación ocurrió cinco meses después de que el cirujano sudafricano Christiaan Barnard (1922-2001) realizara el primer trasplante cardíaco del planeta, en un hospital de la Universidad de Ciudad del Cabo, en Sudáfrica, el 3 de diciembre de 1967, aplicando técnicas aprendidas con el cirujano estadounidense Norman Edward Shumway (1923-2006) en la Universidad de Stanford, Estados Unidos. El paciente de Barnard, Louis Washkanski –quien hoy difícilmente pasaría por ese tipo de operación por tener presión alta en las arterias de los pulmones– sobrevivió 18 días tras la cirugía. Aun así, el primer trasplante tuvo una repercusión internacional inmediata.
El impacto del trasplante de João Boaideiro también fue grande en Brasil, que fue el sexto país en hacer este tipo de operación, después de Sudáfrica, Estados Unidos, la India, Francia y el Reino Unido. El cirujano Euryclides de Jesus Zerbini (1912-1993) comandó el equipo que realizó la cirugía, concluida en la mañana de día 26 de mayo de 1968 en el Hospital de Clínicas de la USP. “Zerbini luchaba por el Instituto del Corazón desde hacía por lo menos 10 años, pero no salía del papel”, escribió el médico cirujano Euclydes Marques, asistente de Zerbini en la década de 1960, en el libro A face oculta dos transplantes. Enseguida después de la intervención quirúrgica, se liberaron los recursos para construir el InCor. El edificio rápidamente empezó a levantarse y se inauguró en 1975.
Lo que no salió tan bien fue el trasplante. Dieciocho días después de la cirugía, João Boiadeiro empezó a presentar señales de que su organismo estaba rechazando el corazón que había recibido. El rechazo se agravó, el órgano implantado dejó de funcionar y el paciente de Mato Grosso murió 28 días después de la operación. En septiembre de 1968, el equipo del InCor hizo su segundo trasplante, al paciente Hugo Orlandi, paulista de 48 años, quien falleció 378 días después, también por rechazo del órgano. “El arsenal de medicamentos para combatir el rechazo, en esa época, era bastante limitado”, comenta Bacal. El tercer trasplantado, Clarismundo Praça, paulista de 52 años, no presentó rechazo, pero murió 83 días después de la cirugía, realizada en enero de 1969, a causa de una infección generalizada que empezó en una herida quirúrgica.
En función de las dificultades para controlar el rechazo, que implicaba una baja sobrevida para las personas operadas, los trasplantes prácticamente dejaron de hacerse en todo el mundo hasta la década de 1980. Lo que permitió su reanudación fue el descubrimiento de la ciclosporina, un compuesto aislado de un hongo por el bioquímico suizo Jean-François Borel, y que se reveló como un poderoso inmunosupresor, capaz de reducir las reacciones que causan el rechazo de los órganos trasplantados. La ciclosporina fue pronto adoptada en los trasplantes, junto a los corticoides y la azatioprina, que eran los medicamentos aplicados hasta ese entonces. El InCor volvió a hacer trasplantes en 1985, un año después de que el cirujano Ivo Nesralla realizara, en el Instituto de Cardiología de Rio Grande do Sul, el primer trasplante brasileño de la era de la ciclosporina. A partir de ese momento la cantidad de trasplantes de corazón empezó a crecer continuamente.

Léo Ramos Chaves
Máquina de circulación extracorpórea utilizada en cirugías cardíacas en las décadas de 1950 y 1960Léo Ramos ChavesTransplantes en perros
Euclydes Marques, de 82 años, recordó el tiempo en el que formaba parte del equipo que se aprestaba a realizar los primeros trasplantes cardíacos en personas. Él lideraba el grupo de estudiantes de medicina que hizo más de 100 trasplantes en perros en 1967 y 1968. “Zerbini apoyaba, pero medio de lejos, pues no creía en la factibilidad de los trasplantes en aquella época”, afirma Marques. “Si los creyera posibles, habría actuado antes”. Fue recién al saber del primer trasplante en Sudáfrica, según Marques, que el cirujano se interesó por los trasplantes en canes, hizo algunos y después otros en cadáveres hasta sentirse seguro.
En su libro, Marques cuenta que él había encontrado una candidata aparentemente adecuada para un trasplante, en 1967: una mujer de 36 años con un tumor en el corazón, denominado rabdomiosarcoma. Propuso la cirugía en una reunión con otros médicos, y Luiz Venere Décourt (1911-2007) le preguntó cuántos perros habían sobrevivido al trasplante. Marques tuvo que reconocer: ninguno. Al año siguiente, a la hora de contestar ante la misma pregunta de Décourt, Christiaan Barnard, ya famoso, en visita al InCor, contó que ninguno de los perros que él había operado sobreviviera. Fábio Jatene comentó: “El perro era un modelo empleado para entrenar la técnica quirúrgica, aunque no sobreviviera al final. Hace años que no utilizamos más a los perros con esa finalidad”.
Desde la década de 1950, el equipo que compondría el InCor fue fortaleciendo la investigación y el desarrollo de aparatos y dispositivos utilizados en las cirugías cardíacas. Para incentivar esa área, Zerbini trajo de vuelta al HC a su exalumno Adib Jatene (1929-2014), cirujano, entonces en Uberaba, estado de Minas Gerais, reconocido tanto por su capacidad médica como por su habilidad para construir máquinas. En 1958, Jatene y Braile, cursando éste el segundo año de medicina, construyeron la máquina de circulación extracorpórea, que funcionaba como pulmón y corazón mecánicos para mantener la sangre en movimiento durante las operaciones y que se utilizaba en las cirugías cardíacas y en los primeros trasplantes. Zerbini había importado una, pero era difícil conseguir los repuestos. Fue él también quien motivó al equipo del taller del HC a producir válvulas de control de flujo sanguíneo, ya que el precio de las importadas era muy alto. Y ese anhelo de autonomía se mantiene. Instalada en el segundo subsuelo, la División de Bioingeniería produce válvulas, catéteres y chips de marcapasos, entre otros dispositivos, y, en carácter experimental, un ventrículo artificial, utilizado como corazón provisorio con las personas que aguardan un trasplante.
En 1961, Jatene se trasladó al Instituto Dante Pazzanese, en donde creó el taller de bioingeniería para desarrollar instrumentos y aparatos. Allí fabricó el primer marcapasos nacional, que no avanzó por la dificultad de obtener los componentes electrónicos. En 1983, volvió al InCor para ocupar el puesto de profesor titular de Zerbini, recién jubilado. Braile, después de graduado, volvió a su ciudad, São José do Rio Preto, en el interior del estado de São Paulo, y formó equipos de cirugía cardíaca; y en 1983, su propia empresa, que produce válvulas cardíacas y otros dispositivos para cardiología y oncología. “Zerbini era muy modesto y decía que le daba orgullo que sus alumnos hubieran llegado más lejos que él”, rememora Braile.
Artículos científicos
DÉCOURT, L. V. e ZERBINI, E. J. Transplante de coração humano: Considerações sobre três casos. Revista do Hospital das Clínicas da Faculdade de Medicina de São Paulo. v. 25, n. 4, p. 207-26. jul.-ago. 1970.
GOMES, W. J. et al. The Brazilian registry of adult patient undergoing cardiovascular surgery, the BYPASS Project: Results of the first 1,722 patients. Revista Brasileira de Cirurgia Cardiovascular. v. 32, n. 2, p. 71-5. mar.-abr. 2017.
Libro
MARQUES, E. A face oculta dos transplantes. São Paulo: Holos, 2012.