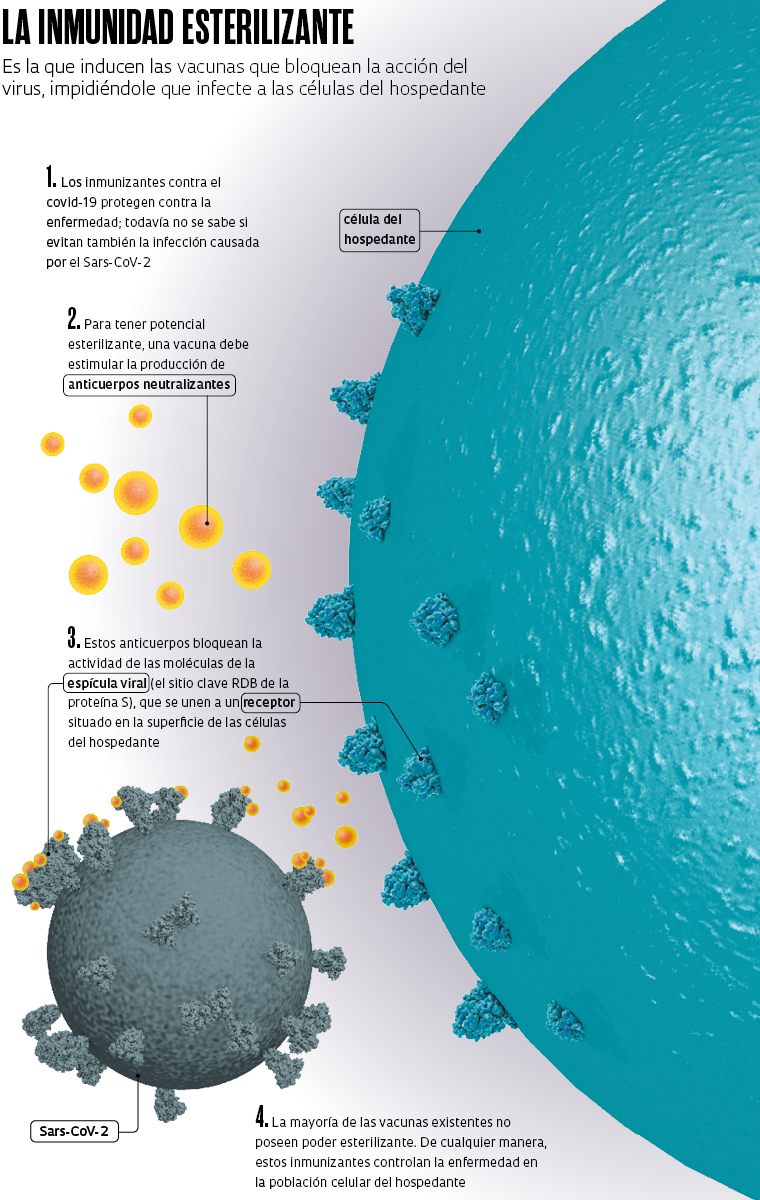
La vacunación contra el covid-19, la enfermedad causada por el nuevo coronavirus, avanza en el mundo y nos acerca a la superación de la crisis sanitaria actual. El progreso de la inmunización servirá para conocer mejor la efectividad de las vacunas aprobadas. Entre otras cosas, quedará claro si serán capaces de proteger contra la enfermedad y también de impedir la infección provocada por el Sars-CoV-2. Los estudios clínicos de las fórmulas en uso revelan que las mismas son eficaces en la prevención de la dolencia, mitigando los síntomas y evitando los cuadros graves, pero aún no se sabe si también logran impedir que el virus invada las células humanas e inicie el proceso de replicación. Las vacunas que evitan tanto la enfermedad como la infección inducen lo que los médicos denominan inmunidad esterilizante.
Hay una diferencia sutil pero no menos importante entre detener la infección y, por ende, la enfermedad, y proteger solamente contra la enfermedad. Las vacunas que previenen la aparición del covid-19 no necesariamente impiden que los individuos inmunizados sigan contagiándose y transmitiendo el nuevo coronavirus, aunque no presenten síntomas y su salud no se resienta. En tanto, las fórmulas que bloquean totalmente la infección, proporcionando la inmunidad esterilizante, aniquilan al virus interrumpiendo la cadena de contagio.
La viróloga británica Sarah Caddy, investigadora clínica del Cambridge Institute for Therapeutic Immunology and Infectious Disease (Citiid) de la Universidad de Cambridge, en el Reino Unido, dice que lo ideal sería que todas las vacunas impidieran la infección por el patógeno, pero en la práctica, no es eso lo que sucede. La mayoría de los inmunizantes existentes confieren protección contra la aparición de la enfermedad. Esto es lo que ocurre, por ejemplo, con las fórmulas contra la gripe, la hepatitis, el sarampión, la tuberculosis y el rotavirus.
“Incluso sin bloquear la infección”, le dijo Caddy a Pesquisa FAPESP, “es posible cortar la transmisión e interrumpir la pandemia de covid-19”. Esto se debe a que una persona vacunada, en caso infectarse con el nuevo coronavirus, tendrá una carga viral menor que aquella que no fue inmunizada, se enfermó y presentó síntomas; según indican los estudios, los infectados asintomáticos también tienen una carga viral baja. De este modo, según explica la experta, los inmunizantes ayudan a reducir la tasa de circulación del virus. “Aun sin llegar a inducir la inmunidad esterilizante, la vacuna puede controlar la enfermedad en la población”.
Para la infectóloga Raquel Stucchi, de la Facultad de Ciencias Médicas de la Universidad de Campinas (FCM-Unicamp), las vacunas existentes contra el covid-19 pueden permitir que se alcance la inmunidad colectiva, un escenario en el que se limita la propagación del virus porque hay pocos individuos susceptibles a contraerlo. “La inmunidad colectiva contra el nuevo coronavirus puede lograrse incluso si no se controla totalmente su transmisión. En este caso, lo que necesitamos es vacunar a un conjunto mayor de la población”, dice Stucchi. “Por supuesto que ayudaría mucho si dispusiéramos de una vacuna que también impidiese la transmisión, pero no es indispensable. En la actualidad, tenemos en carpeta varios inmunizantes que, si bien no son esterilizantes, logran controlar la enfermedad para la cual fueron desarrollados”.
Los anticuerpos neutralizantes
La dificultad para diseñar vacunas potencialmente esterilizantes reside en el hecho de que las mismas necesitan estimular a nuestro sistema inmunológico a producir grandes cantidades de un tipo de anticuerpos específico conocidos como neutralizantes. Estos anticuerpos son capaces de unirse a puntos claves de las proteínas presentes en las superficies virales que, normalmente, son los mismos que el patógeno utiliza para ingresar a las células del hospedante o donde se promueven los mecanismos de entrada del virus en las células.
“Los anticuerpos que se unen específicamente en sitios claves de esas proteínas de adherencia o en proteínas auxiliares que facilitan el ingreso del virus en las células acaban neutralizando la infección viral, impidiendo que el virus pase del líquido extracelular hacia el interior de las células”, explica el virólogo Fernando Spilki, expresidente de la Sociedad Brasileña de Virología y docente en la Universidad Feevale, en Novo Hamburgo (Rio Grande do Sul). “Así, pues, inhiben la replicación viral por completo y, como consecuencia de ello, promueven una inmunidad que es efectivamente esterilizante, pues evitan que la infección se disemine en el organismo y se produzcan partículas virales en grandes cantidades, lo que se asocia con la enfermedad y el contagio”.
En el caso del covid-19, resalta Caddy, para proporcionar inmunidad esterilizante, las vacunas deberían inducir la producción de anticuerpos neutralizantes que se unan a la proteína de la espícula viral (las protuberancias que recubren al microorganismo), también conocida como proteína S (Spike) y, principalmente, añade Spilki, a un enlace llamado RDB (las siglas en inglés por receptor binding domain, que significa dominio de unión al receptor). “Esta meta, aunque es difícil de alcanzar [bloquear el RDB y proporcionar inmunidad esterilizante], es la base del diseño de las vacunas de vectores de adenovirus, como la de AstraZeneca, y de las de ARNm, como son las de Pfizer y Moderna”, destaca el investigador de la Feevale.
En junio de 2020, el equipo del inmunólogo brasileño Michel Nussenzweig, de la Universidad Rockefeller, en Nueva York (EE. UU.), publicó un artículo en la revista Nature donde muestra que no todos los pacientes de covid-19 evaluados en el estudio que llevó a cabo su grupo produjeron los mismos anticuerpos, y que aquellos que se conocen como neutralizantes son raros y se encuentran en mayores cantidades tan solo en algunos individuos. El estudio determinó que una vacuna eficiente sería aquella que estimulara la producción de esos anticuerpos.
Desde el punto de vista estructural y clasificatorio, los anticuerpos neutralizantes pertenecen a los mismos tipos y subtipos de las inmunoglobulinas: IgG, IgM, IgA, IgE e IgD, que componen nuestra inmunidad humoral (lea en Pesquisa FAPESP, edición nº 294), pero fundamentalmente al tipo IgG y, en menor cuantía, al IgM.
Los expertos afirman que también sería importante que las vacunas estimularan la producción de anticuerpos neutralizantes del tipo IgA, presentes en las superficies de las mucosas de las vías respiratorias, las puertas de entrada del virus al organismo. “Para lograr una respuesta más sólida y bloquear la infección, probablemente necesitaremos diferentes clases de anticuerpos capaces de reconocer al virus”, concluye la investigadora de Cambridge.
Artículo
ROBBIANI, D. F. et al. Convergent antibody responses to Sars-CoV-2 in convalescent individuals. Nature. 18 jun. 2020.
Republicar