Luego de cuatro años, en abril de 2020, el equipo técnico de la Fundación Ataulpho de Paiva (FAP), en Río de Janeiro, reanudó la producción de la vacuna BCG (Bacilo de Calmette-Guérin). La interrupción obedeció a los requisitos de calidad requeridos por la Agencia Nacional de Vigilancia Sanitaria (Anvisa), hecho que motivó su importación. La FAP es el único fabricante nacional de la vacuna que comenzó a utilizarse en 1921 en Francia y seis años más tarde en Brasil, para proteger a los recién nacidos y a los adolescentes contra las principales variantes de la tuberculosis, entre ellas las pulmonares.
La BCG, que en el país se les aplica a los bebés recién nacidos o dentro del primer mes de vida, se prepara con una versión viva atenuada de la bacteria Mycobacterium bovis, una especie cercana a M. tuberculosis, que es la que causa la enfermedad en los seres humanos. “Al igual que el covid-19 en la actualidad, la tuberculosis afectaba a todos los estratos sociales, aunque los más pobres fueron y aún son los más vulnerables, debido a las condiciones precarias de vivienda, que propician la transmisión de la enfermedad”, dice la médica e historiadora de las enfermedades Dilene Raimundo do Nascimento, de la Fundación Oswaldo Cruz (Fiocruz) de Río de Janeiro, autora del libro Fundação Ataulpho de Paiva – Liga Brasileira contra a Tuberculose: Um século de luta [Fundación Ataulpho de Paiva – Liga Brasileña contra la Tuberculosis: Un siglo de lucha] (Quadratim/Faperj, 2001).
Pese a la efectividad de la BCG –hasta un 80 % en niños y adolescentes– y a la posibilidad de tratarla con medicamentos, la tuberculosis está lejos de ser erradicada. En 2019 infectó a 14 millones de personas y causó la muerte de 1,4 millones, según datos de la Organización Mundial de la Salud (OMS). En Brasil, en 2020, el Ministerio de Salud registró 66.819 casos y 4.500 fallecimientos.

Wikimedia Commons
Albert Calmette y Jean-Marie Camille Guérin, los creadores de la vacuna contra la tuberculosis, resultado de 13 años de trabajoWikimedia CommonsParís, Berlín, Lille, Río
La tuberculosis fue nombrada así en 1839. En un libro publicado ese año, el patólogo alemán Johann Schönlein (1793-1864), acuñó el término a partir de tubérculos, la palabra que se utilizaba desde el siglo XVII para denominar a las lesiones nodulares que presentaban los pulmones de los cadáveres a los que se sometía a autopsias. Hasta entonces, se la llamaba consunción, porque parecía consumir a los enfermos, causando una sempiterna y extrema delgadez.
También conocida como peste blanca o enfermedad del pecho, la tuberculosis empezó a entenderse desde un punto de vista científico a mediados del siglo XIX. En 1867, el cirujano militar francés Jean-Antoine Villemin (1827-1892) les comunicó a sus colegas médicos de la Academia Francesa de Medicina, en París, que la tuberculosis era una enfermedad infecciosa, basándose para ello en sus experimentos con conejos, conejillos de Indias, perros y gatos, al percatarse de que la enfermedad era habitual en las ciudades densamente pobladas y entre los militares que compartían una misma tienda de campaña, señal de que la proximidad podía facilitar su transmisión.
Con base en los hallazgos de Villemin, el bacteriólogo alemán Robert Koch (1843-1910) comenzó a trabajar en agosto de 1881 en el departamento de salud de Berlín para hallar la causa de la tuberculosis. Para ello infectaba conejillos de Indias con material extraído de los enfermos, aguardaba que los mismos se enfermaran y estudiaba en el microscopio las muestras de tejidos preparadas con diversas técnicas de coloración para facilitar su visualización. En el 271º intento, detectó unos bacilos delgados y con formato espiralado que, al cultivarlos e inocularlos en modelos animales, se revelaron como los responsables de la enfermedad.

Colección FAP
Arlindo Assis, quien adaptó las técnicas de cultivo de la bacteria que componen la BCG (al lado, en 1952), en Río de JaneiroColección FAPEl 24 de marzo de 1882, en una presentación en la Sociedad de Fisiología de Berlín, Koch informó que había hallado en humanos y en animales enfermos lo que denominó como bacilo de la tuberculosis, que era diferente a cualquier otra bacteria conocida. Al mes siguiente, un boletín médico de la capital alemana publicó su conferencia; Koch le envió una copia al cirujano irlandés John Tyndall (1820-1893), quien vivía en Londres, y el 22 de abril publicó un resumen en el periódico The Times. A su vez, el 3 de mayo, el periódico estadounidense New York Times anunció el descubrimiento consagrando lo que desde entonces se ha llamado bacilo de Koch.
Cinco años después, Carl Pflügge (1847-1923), colega y coterráneo de Koch, demostró que el bacilo podía transmitirse a través de las pequeñas gotas expulsadas al toser o incluso cuando se habla. Sus conclusiones motivaron el uso de mascarillas faciales para evitar la transmisión de la enfermedad, el mismo recurso que ahora se ha adoptado contra el covid-19.
Koch también desarrolló en 1890 la fórmula de una posible vacuna elaborada con las bacterias causantes de la enfermedad, la tuberculina. El compuesto fracasó, pero se convirtió en un método para diagnosticar la infección. Como reconocimiento a su labor con la tuberculosis, obtuvo el Premio Nobel de Medicina en 1905.
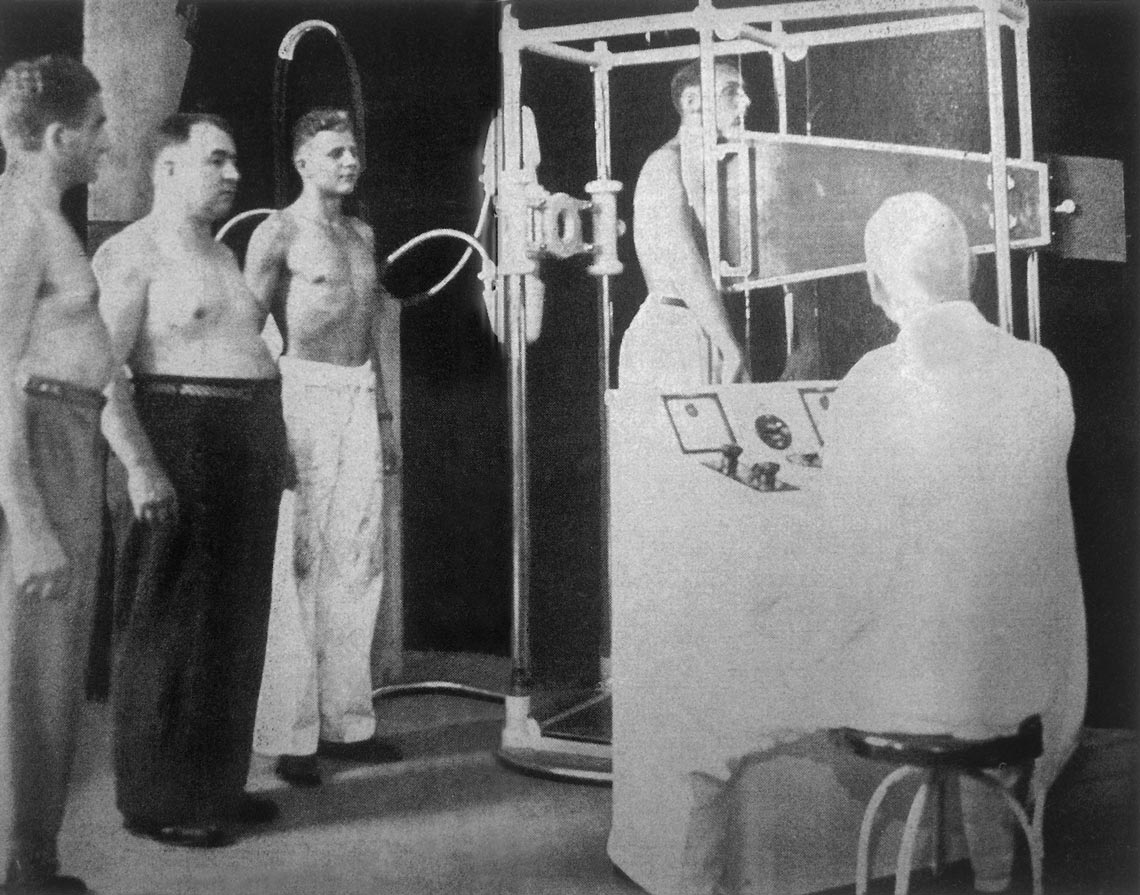
Reproducción del Libro O Mestre Das Sombras – um raio X histórico de Manoel de Abreu
Hombres aguardando para hacer la abreugrafíaReproducción del Libro O Mestre Das Sombras – um raio X histórico de Manoel de AbreuEn 1908, en la unidad del Instituto Pasteur en Lille, en el norte de Francia, el bacteriólogo Albert Calmette (1863-1933) y el veterinario Jean-Marie Camille Guérin (1872-1961) iniciaron la búsqueda de una vacuna, a partir de un linaje de M. bovis aislado de las ubres (mamas) de una vaca con tuberculosis. Cultivaron la bacteria en bilis (el líquido que se produce en el hígado) de vaca, en glicerina y en papas. En 1921, tras haber experimentado con 231 subcultivos con virulencia decreciente, obtuvieron un linaje que, al inocularlo en cobayos, conejos, vacas y caballos, no generaba la enfermedad y activaba los mecanismos de defensa contra las bacterias que la ocasionaban. Ese mismo año se llevó a cabo la primera prueba en el Hospital Charité de París en un recién nacido hijo de una mujer con tuberculosis, y dio resultado.
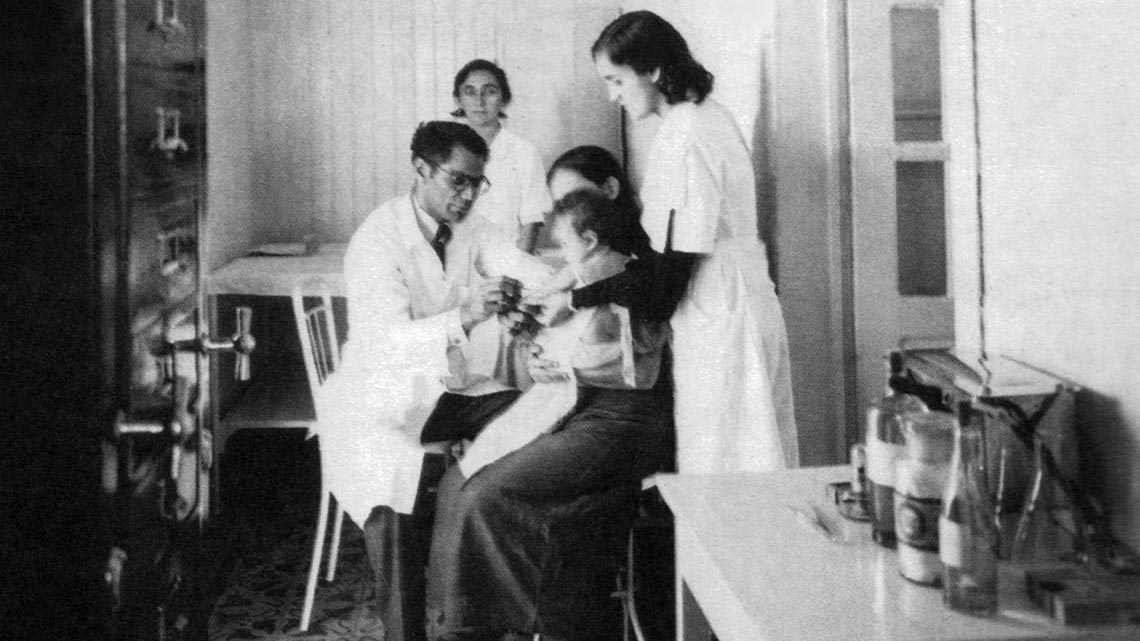
En 1925, el bacteriólogo uruguayo Julio Elvio Moreau (las fechas de su nacimiento y muerte se desconocen), quien había trabajado en el Instituto Pasteur de Lille, le entregó una muestra del bacilo atenuado de Calmette y Guérin, con la fórmula de fabricación de la vacuna, a un amigo suyo de Río de Janeiro, el médico bahiano Arlindo Raymundo de Assis (1896-1966), de la Facultad de Medicina de la futura Universidad Federal Fluminense. En primera instancia en el Instituto Vital Brazil, De Assis realizó experimentos con la denominada cepa Moreau en conejos y vacas.
En 1927, se mudó con sus bacilos y equipos a la Liga Brasileña Contra la Tuberculosis, la denominación inicial de la FAP, cuyo nombre actual se le impuso en 1936, en homenaje al abogado Ataulpho de Paiva (1865-1955), socio fundador de la Liga. De Assis monitoreó el primer test de la BCG nacional, cuando el pediatra Almir Rodrigues Madeira (1884-1972) aplicó una dosis en la recién nacida Therezinha de Jesus Lopes, el 30 de agosto de 1927.
“En 1930, con la expansión de los servicios de salud en el estado de Río de Janeiro, la Liga abandonó su labor asistencial de atención de las personas con tuberculosis, y se centró solamente en la producción de la vacuna, que ya era aplicada por los equipos de los organismos del gobierno”, relata Nascimento. En la isla de Paquetá, en la bahía de Guanabara, frente a la ciudad de Río, la Liga mantenía el Preventorio Rainha Dona Amélia, para niños cuyos padres tenían o habían tenido tuberculosis.

Reproducciones
La tapa del libro de la Liga Brasileña y los sellos postales que se adoptaron para la campaña de concientización sobre la tuberculosisReproduccionesEl médico paulista Manoel Dias de Abreu (1891-1962) obtuvo en 1936 las primeras imágenes nítidas a partir de un dispositivo de invención propia, basado en rayos X, que permitía visualizar huellas de la tuberculosis, no detectables mediante otras técnicas de diagnóstico. Dicha técnica, a la cual se denominó abreugrafía, fue adoptada rápidamente para el diagnóstico masivo de la población (lea en Pesquisa FAPESP, edición nº 228).
La Segunda Guerra Mundial dificultó la importación de suministros para el medio de cultivo de la bacteria que compone la vacuna. “Arlindo de Assis elaboró otro medio de cultivo con ingredientes puramente brasileños y secretos que funcionó muy bien y se siguen utilizando hoy en día”, relata el médico Luiz Roberto Castello-Branco, director científico del FAP. “El medio de cultivo habría propiciado mutaciones en la cepa Moreau, que causa menos efectos colaterales que las de otros países”. Según él, también fue a causa de la guerra que en el Instituto Pasteur de París se perdió la cepa francesa y le solicitó a la FAP una muestra de la que se usaba en Brasil para poder continuar su producción.
En 1972, la FAP inició la producción de la vacuna liofilizada (deshidratada), que facilita su transporte y conservación y, una vez reactivada con suero fisiológico, cada dosis de 0,1 mililitro (ml) contiene al menos 200.000 bacterias vivas. La BCG también se utiliza para proteger a quienes conviven con pacientes afectados por lepra y para tratar la leishmaniasis.
El método de producción de la vacuna ha tenido pocos cambios. La bacteria se multiplica en la superficie de un medio de cultivo a base de almidón y aminoácidos, se divide en otros recipientes, sigue creciendo y luego de tres meses se la somete a un proceso de purificación, liofilización y se envasa. La FAP se propone producir 7 millones de dosis de la BGC contra la tuberculosis y 100 millones de una versión que se utiliza para el tratamiento del cáncer de vejiga. Según Castello-Branco, como consecuencia de los cuatro años que estuvo suspendida la producción, la fundación dejó de ser el único proveedor del Ministerio de Salud, ahora también abastecido por el Instituto Serum de la India.
La pandemia del nuevo coronavirus dificultó la lucha contra la tuberculosis. “La pandemia ha acentuado las barreras de acceso al diagnóstico y tratamiento, ya que los hospitales están priorizando la atención de los casos de covid-19 y son menos las personas que acuden a consulta en busca de asistencia médica”, dice el psicólogo Carlos Basilia, coordinador del Observatorio Tuberculosis Brasil, vinculado a la Escuela Nacional de Salud Pública (Ensp) de la Fiocruz. “La pandemia anuló 12 años de progresos en la lucha global contra la tuberculosis”.
Republicar