El éxito de la primera generación de vacunas contra el Sars-CoV-2, el virus causante del covid-19, ha logrado modificar el curso de la pandemia en varias regiones del planeta, pero no ha disuadido a los científicos de otro objetivo: el desarrollo de un agente inmunizante de amplio espectro, o universal, contra el coronavirus. La idea es poder garantizar una protección múltiple: contra las variantes que alimentan la epidemia actual; que combata las mutaciones que de hecho surgirán mientras la transmisión del virus no se reduzca drásticamente a nivel global, y que sea eficaz contra cepas eventuales y aún desconocidas de múltiples coronavirus capaces de infectar a los seres humanos, provenientes de hospedantes animales como las aves y los murciélagos, con amenazas de nuevas pandemias. Las universidades, institutos de investigación y empresas farmacéuticas y de biotecnología de diversas regiones del mundo se han abocado al desarrollo de proyectos en ese sentido, y los más avanzados, gran parte de ellos en Estados Unidos, lograron generar respuestas inmunitarias consistentes en ratones y monos contra varios coronavirus. En la etapa siguiente vendrán los ensayos clínicos en humanos.
“Resulta difícil afirmar cuán lejos nos hallamos de una vacuna como esta hasta que tengamos una”, le dijo a Pesquisa FAPESP el biólogo estructural Jason McLellan, de la Universidad de Texas, en Austin (EE. UU.). También hay diferentes niveles de éxito. “El primero de ellos sería lograr una protección contra todos los coronavirus del tipo Sars [los que están relacionados con el Síndrome Respiratorio Agudo Grave, cuyo acrónimo es SRAG o en inglés, SARS], también conocidos como sarbecovirus”, dice. El segundo nivel sería una protección contra todos los betacoronavirus, que incluyen a todos los virus del tipo Sars, además del Mers (las siglas en inglés de Síndrome Respiratorio de Oriente Medio) y de los coronavirus que causan el resfriado común. “El tercero consistiría en poder brindar protección contra todos los posibles coronavirus”, explicó el investigador. Según McLellan, quien actualmente está trabajando en el diseño de las proteínas de la espícula (spike) para utilizarlas como antígeno en las vacunas, el grado de dificultad para su desarrollo aumenta con cada nivel.
Las proteínas de la espícula, el objetivo principal de las vacunas actuales, involucran a cada una de las partículas virales de los distintos coronavirus y son las que engañan a las células sanas del cuerpo, porque su punta se asemeja a una molécula humana de señalización celular común. Todos los coronavirus presentan esta estructura proteica, cuyo formato es similar a una corona y por eso se ha llamado así a la familia de los coronavíridos (Coronaviridae). Por medio de ella, algunos son capaces de ingresar a las células humanas.
Pero estas proteínas pueden ser más o menos diferentes según las variantes, géneros y subgéneros de los coronavirus. La subfamilia Orthocoronavirinae de la gran familia de los coronavirus posee cuatro géneros: alfa, beta, gamma y delta. Dentro del género betacoronavirus existen cinco subgéneros y uno de ellos es el de los sarbecovirus, al cual pertenece el nuevo coronavirus, causante de la pandemia. Las vacunas actuales, desarrolladas a partir del código genético de la variante original descubierta en Wuhan (China), le enseñan al sistema inmunitario a reconocer la proteína spike del Sars-CoV-2. Por ahora funcionan bien, incluso con los nuevos linajes que han ido surgiendo.
Sin embargo, los científicos temen la aparición de nuevas mutaciones que propicien el surgimiento de variantes tan diferentes del Sars-CoV-2 que, incluso el sistema inmunitario de las personas vacunadas no pueda reconocerlas, volviendo ineficaces a los inmunizantes de la primera generación. “Cuando surgió una primera variante en el Reino Unido, oí decir: ‘No hay problema, en tres meses Moderna saca una vacuna’. Obtenerla en tres meses es una cosa, producirla y distribuirla es otra. Aquí en Brasil ya estamos viendo el tiempo que demora”, dice la infectóloga Nancy Bellei, de la Universidad Federal de São Paulo (Unifesp). “No se puede desarrollar una nueva vacuna tras otra. Lo ideal es disponer de una que sea universal”.
Como experta en virus respiratorios, ella sostiene que tal vez sea más fácil desarrollar una vacuna universal contra todos los coronavirus que un inmunógeno de esas mismas características contra el influenzavirus, el virus causante de la gripe, que hace mucho más tiempo que circula entre los seres humanos y cuya tasa de mutación es muy superior a la del Sars-CoV-2. Cada año deben seleccionarse, entre las más de 10.000 cepas del virus de la influenza en circulación, las cuatro que se utilizarán en la vacuna. El Centro de Política y Desarrollo contra Enfermedades Infecciosas (Cidrap), de la Universidad de Minnesota, en Estados Unidos, informa que en todo el mundo hay 110 candidatas en desarrollo para una vacuna universal contra la influenza, que utilizan seis plataformas tecnológicas diferentes, de las cuales 21 están en la fase de ensayos clínicos. Hasta ahora no se ha aprobado el uso de ninguna.
“La primera vacuna contra la gripe es de 1940. En estos más de 80 años no ha habido avances en términos de plataformas como el que hemos tenido en un año con el covid. El inmunizante más distribuido en todo el mundo es un modelo que data de la década de 1940, que se produce en huevos embrionados”, informa Bellei. Si bien las plataformas han evolucionado, la alta tasa de mutación del virus de la gripe dificulta la selección del material genético que debe incluirse en la vacuna. La investigadora dice que el Sars-CoV-2 aún se está adaptando a la especie humana, pero tiende a ser mucho más estable que el virus de la gripe porque posee una enzima que corrige los errores de replicación, y esto es positivo, porque el coronavirus sufre menos mutaciones. Según ella, en la actualidad no hay una vacuna universal para las enfermedades infecciosas con más de un subtipo viral.
En marzo de este año, la Coalición para las Innovaciones en Prevención de Epidemias (Cepi), divulgó un llamado a la presentación de propuestas con un fondo financiero de 200 millones de dólares para el desarrollo de vacunas que proporcionen protección contra el Sars-CoV-2 y otros betacoronavirus. Antes del surgimiento del covid-19, las enfermedades prioritarias para la organización incluían a los virus del chikunguña y del Ébola, entre otros. La Cepi, producto de una colaboración entre entidades públicas y privadas, fue creada en 2017 en la ciudad suiza de Davos para promover el desarrollo de vacunas que impidan epidemias futuras.
“Se estima que la pandemia actual tendrá un costo global de entre 8 y 16 billones de dólares, unas 500 veces más que lo necesario para evitar la próxima pandemia”, escribieron Wayne Koff, director ejecutivo del Proyecto Vacunas Humanas, y Seth Berkley, director ejecutivo de la Alianza Global para las Vacunas y la Inmunización (Gavi), en una editorial publicada en febrero en la revista Science, avalando los esfuerzos conjuntos para el desarrollo de una vacuna universal contra el coronavirus. “El Sars-CoV-2 se está adaptando rápidamente a los humanos y hay otros nuevos coronavirus que están mutando, recombinándose y replicándose en murciélagos y en otras especies de animales, quedando expectantes para realizar el salto entre especies en algún momento en el futuro. Si decidimos esperar que aparezca el próximo coronavirus puede ser demasiado tarde, tal como ocurrió con el covid-19”.
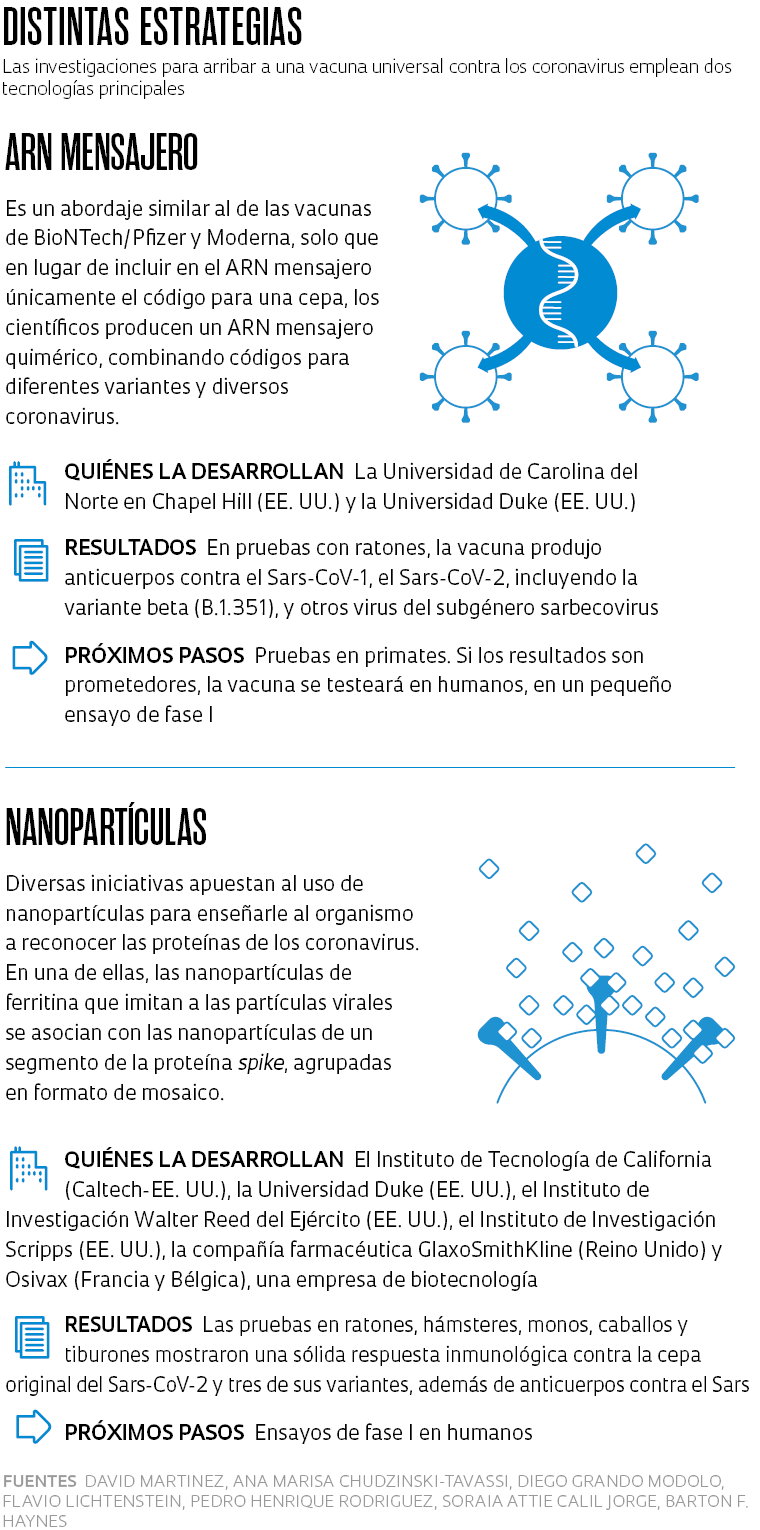
En un esfuerzo por resolver este tema, investigadores de la Escuela de Medicina de la Universidad Duke y del Departamento de Epidemiología de la Universidad de Carolina del Norte en Chapel Hill (EE. UU.), obtuvieron resultados alentadores en pruebas realizadas en monos y ratones con dos plataformas diferentes. Una de ellas, similar a la de las vacunas de BioNTech/Pfizer y Moderna, utiliza ARN mensajero, pero en este caso con secuencias genéticas de varios virus; la otra se basa en el uso de nanopartículas de ferritina, que funcionan como base para aportar proteínas de un segmento específico de la proteína spike. Ambas condujeron a la producción de anticuerpos neutralizantes contra diversos sarbecovirus, según se describe en el estudio publicado en mayo en la revista Nature.
“Demostramos que nuestra vacuna funciona en monos y protege contra el Sars-CoV-2; en ratones, resultó eficaz contra los virus de los murciélagos. El paso siguiente es producirla para un ensayo clínico de fase I en humanos, que demandará al menos un año. Después de eso, vendrá un ensayo para verificar la seguridad y estudiar el nivel de anticuerpos neutralizantes que llevará aproximadamente otro año”, dijo por correo electrónico Barton Ford Haynes, inmunólogo de la Escuela de Medicina de la Universidad Duke, autor principal del artículo. “Por ahora estamos a la espera de obtener financiación para producir la vacuna para los ensayos en humanos”.
En el mes de abril, la Agencia de Alimentos y Medicamentos de Estados Unidos (FDA) dio el visto bueno para que el Instituto de Investigación Walter Reed del Ejército inicie los ensayos clínicos de fase I, utilizando también la plataforma con nanopartículas de ferritina. En los test, que comenzaron el 6 de ese mes, participarán 72 personas no vacunadas y que no se hayan infectado previamente con el virus. El esquema previsto es de dos dosis con un intervalo de un mes entre ambas.
El director del programa de enfermedades infecciosas emergentes del instituto y coordinador del ensayo, Kayvon Modjarrad, espera que la vacuna funcione para todas las variantes del Sars-CoV-2 y también para el Sars-CoV-1, responsable de la primera epidemia de Sars que se produjo en 2002 y 2003, que no llegó a Brasil. “Hasta ahora, todo parece ir bien en materia de seguridad. En cuanto a la respuesta inmunitaria, en las próximas semanas tendremos información de los primeros 25 voluntarios”, afirmó Modjarrad en declaraciones a Pesquisa FAPESP. “Hemos pensado incluso en aplicar una tercera dosis, pero nuestros estudios mostraron una respuesta muy robusta con dos dosis”. Se realizará un seguimiento a los participantes del estudio durante 18 meses.
“El problema para desarrollar una vacuna universal que proteja no solo contra el Sars-CoV-2, sino también contra los coronavirus del resfriado común, tales como el 229E, el OC43, el NL63 y el HKU1, reside en que estos virus son muy distintos entre sí y del Sars-CoV-2. Eso lo hace todo más difícil. Estamos trabajando en estudios de prueba de concepto para demostrar si será posible o no”, dijo David Martínez, científico de la Universidad de Carolina del Norte en Chapel Hill, consultado por la elaboración de este reportaje.
En el extremo opuesto de Estados Unidos, en la costa oeste, un equipo del Instituto de Tecnología de California (Caltech) ha adoptado un abordaje distinto –nanopartículas en mosaico con diferentes versiones de la parte de la espícula que se une a las células humanas– mediante el cual lograron estimular la producción de anticuerpos neutralizantes contra el sarbecovirus en ratones, pero no contra el que causa el Mers. “Estamos iniciando estudios para evaluar la protección contra los virus Sars-CoV-1 y Sars-CoV-2 en primates vacunados frente a los no vacunados”, nos informa la coordinadora del estudio, la bioingeniera Pamela Bjorkman. “Si tenemos éxito, el próximo paso serán los ensayos clínicos en humanos”.
La directora del Centro de Desarrollo e Innovación (CDI) del Instituto Butantan, Ana Marisa Chudzinski-Tavassi, explica que hay diversos grupos de investigación que están abocados a lo mismo aunque con estrategias diferentes. “Todos buscan secuencias virales comunes y de baja mutación en diversos virus que se sabe que pueden hallarse como reservorio en animales y, potencialmente saltar a los seres humanos”, detalla. Los proyectos del CDI están centrados en el desarrollo de una vacuna multiantigénica, formulada con diferentes antígenos, aprovechando el conocimiento obtenido a partir de un inmunizante compuesto por péptidos quiméricos, con el que el grupo ha estado trabajando durante más de tres años.
“Desde el comienzo de la pandemia, estamos realizando análisis por computadora para entender la capacidad de las diversas posibilidades de estructuras proteicas para inducir respuestas inmunológicas amplias”, dice Chudzinski-Tavassi. Estos análisis incluyen la evaluación de posibles mutaciones, esto es, las regiones con alto índice de mutación, los segmentos del virus por ahora sin mutaciones, y los sitios donde las mutaciones ya se han afianzado. “Nuestros análisis sopesan la capacidad que presentan distintas fórmulas de antígenos quiméricos para estimular la respuesta inmunológica deseada”, dice. “Mediante el análisis computacional referente a los epítopos [los puntos del antígeno a los que se une el anticuerpo] seleccionados y a las posibles variantes de las proteínas spike y nucleocápsida, por ejemplo, podemos conjugar todo esto en una plataforma proteica que ya hemos desarrollado para obtener, bajo la forma de una proteína recombinante, una vacuna de antígeno que propicie un mayor reconocimiento de las diversas variantes del Sars-CoV-2 y, quizá, de otros virus”.
Artículos científicos
COHEN, A. A. et al. Mosaic nanoparticles elicit cross-reactive immune responses to zoonotic coronaviruses in mice. Science. 12 feb. 2021.
SAUNDERS, K. O. et al. Neutralizing antibody vaccine for pandemic and pre-emergent coronaviruses. Nature. 10 may. 2021.
MARTINEZ, D. R. et al. Chimeric spike mRNA vaccines protect against Sarbecovirus challenge in mice. Science. 22 jun. 2021.
Republicar